Описание презентации по отдельным слайдам:
1 слайд
Описание слайда:
2 слайд
Описание слайда:
ОПУХОЛИ ВИЗУАЛЬНОЙ ЛОКАЛИЗАЦИИ. В Российской Федерации, как и в большинстве развитых стран мира, отмечается тенденция к росту заболеваемости злокачественными заболеваниями и смертности от них. В структуре смертности населения нашей страны злокачественные заболевания занимают 3 е место после болезней сердечно-сосудистой системы и несчастных случаев. Абсолютное число поставленных на учет с первые установленным диагнозом:рак выросло на 20% за последние 10 лет. Ежегодно в РФ выявляется больше 550 тыс.больных, что соответствует регистрации 1 больного в 1,3 мин.На каждые 82 жителя РФ приходится 1 больной онкологической патологией; заболеваемость мужчин в 1,6 больше, чем женщин. В структуре общей заболеваемости на 1-ом месте рак легких – 12,6%, на 2 месте рак кожи –– 11,6%, на 3 рак молочной железы –– 10,2%, на 4 – рак желудка – 6,7%. У женщин каждая 5 выявляемая опухоль – опухоль молочной железы. Высокий удельный вес имеют опухоль желудка,кожи,шейки матки, яичников, ободочной кишки.
3 слайд
Описание слайда:
ОНКОЛОГИЯ И ДЕМОГРАФИЧЕСКИЕ ПРОБЛЕМЫ АМУРСКОЙ ОБЛАСТИ. В Амурском областном онкологическом диспансере состояли на учете более 17000 пациентов с установленным диагнозом злокачественного новообразования. Численность онкологических больных составила 1,4% от всего населения области. Отмечено, что за последние 5 лет заболеваемость злокачественными заболеваниями постоянно растет, и средний возраст заболевших 40 – 69 лет. Общий показатель запущенности, отражающий состояние диагностики злокачественных новообразований, составил 25,6%. Таким образом, у каждого четвертого больного опухоль диагностируется уже при наличии отдаленных метастазов. В целом 32,8% больных злокачественными новообразованиями умирают, не прожив года после установления диагноза.
4 слайд
Описание слайда:
ЗАБОЛЕВАЕМОСТЬ ПО НОЗОЛОГИЧЕСКИМ ЕДИНИЦАМ В АМУРСКОЙ ОБЛАСТИ: Мужчины Женщины Дети 1.Рак легких Рак молочной железы Гемобластозы 2.Рак кожи Рак кожи Опорно- двигательного аппарата 3.Рак желудка Рак тела матки Врожденные опухоли 4.Опухоли мужской Рак шейки матки Опухоли ЖКТ половой сферы
5 слайд
Описание слайда:
Причины возникновения рака. СТРЕСС ЭКОЛОГИЯ НАСЛЕДСТВЕННОСТЬ НАРУШЕНИЕ РЕЖИМА ТРУДА И ОТДЫХА НАРУШЕНИЕ РЕЖИМА ПИТАНИЯ ВРЕДНЫЕ УСЛОВИЯ ТРУДА
6 слайд
Описание слайда:
Опухоли визуальной локализации Кожа Периферические лимфатические узлы Полость рта (губа, язык, слизистая полости рта, мягкое и твердое неба, миндалина) Щитовидная железа Молочная железа Наружные половые органы Шейка матки Прямая кишка
7 слайд
Описание слайда:
Особенности клеток злокачественной опухоли. Автономность- бесконтрольность роста – неподчинение тем регулирующим воздействиям, которая ограничивает или прекращает размножение нормальных клеток. Анаплазия или дифференцировка опухолевых клеток -утрата их способности образовывать специфическую структуру, вырабатывать специфические вещества. С анаплазией тесно связан атипизм клеток опухоли. Инфильтрированный или инвазивный рост – способность опухолевых клеток врастать и разрушать окружающие здоровые ткани. Инфильтративно растущие опухоли, которые стелятся по органу, часто изъязвляются, не имеют видимых границ, называются еще эндофитными, растущими преимущественно вглубь органа. Опухоли, растущие в просвет органа, значительно выступают над поверхностью слизистой и имеющие границы, называются экзафитными. Чаще встречается смешанный тип опухоли. По мере роста опухоли начинает преобладать эндофитный рост. Чем более выражен инфильтративный компонент, тем злокачественней опухоль. Метастазирование – основной способ распространения злокачественной опухоли. В результате переноса опухолевых клеток или групп клеток по лимфатическим (лимфогенный путь) и кровеносным (гематогенный путь)образуется новые очаги опухолевого роста. В ряде случаев метастазы начинаются настолько рано, при малой первичной опухоли, что обгоняет его рост. И все симптомы болезни обусловливаются метастазами. Чаще наблюдается смешанный – лимфогематогенный путь метастазирования. Различают следующие виды метастазов: 1. Внутриорганные- это отшнуровавшиеся клетки опухоли, закрепившиеся в ткани того же органа. 2. Регионарные- они находятся в лимфоузлах, близлежащих к органу, в котором выросла опухоль. 3. Отдаленные- диссеминация или генерализация процесса.
8 слайд
Описание слайда:
ПРОФИЛАКТИКА РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ. Рак молочной железы- это самая распространенная форма злокачественных опухолей у женщин. Ежегодно в мире регистрируется более 1 млн.случаев заболевания раком груди, причем количество заболевших растет год от года. Сегодня число женщин с впервые выявленным раком груди в 1,5 раза больше, чем 15 лет назад. Риск заболевания определяется многими факторами. Рак молочной железы у молодых женщин протекает значительно быстрее, нежели у женщин старшего возраста. Как распознать заболевание. Типичные симптомы рака груди: Втяжение соска и кровянистые выделения из него. Приобретение кожей груди вида «апельсиновой корки». Увеличение близлежащих регионарных лимфоузлов. Необходимо регулярно проводить самообследование и врачебный осмотр. Лучше обратиться к врачу-маммологу, но осмотр может провести также онколог или хирург. На ранних стадиях основным методом выявления рака молочной железы является рентгенологическое исследование – маммография. Дополнительно врач может направить на ультразвуковое исследование и пункцию (биопсию). Кроме традиционных методов обследования, для диагностики используется компьютерная и магнитно-резонансная томография, маммосцинтиграфия.
9 слайд
Описание слайда:
Основные факторы риска развития рака молочной железы: Отягощенная наследственность – рак молочной железы у близких родственниц по материнской линии Различные доброкачественные заболевания молочной железы, в том числе мастопатия Возраст (частота выявления рака молочной железы увеличивается у женщин старше 40-45 лет) Гормональные нарушения, женское одиночество, отсутствие родов, поздние первые роды и неполноценная лактация Стрессы, тяжелая экологическая ситуация и др.
10 слайд
Описание слайда:
Факторы, снижающие вероятность развития рака молочной железы: Позднее начало менструаций Ранее окончание менструаций Кормление грудью Регулярные маммографии и регулярное медицинское обследование молочных желез Здоровый образ жизни Регулярное самообследование молочных желез Поддержание нормального веса тела Отсутствие или редкое употребление алкоголя Здоровое питание
11 слайд
Описание слайда:
Самообследование груди. Это осмотр и ощупывание молочных желез самой женщиной, который позволяет выявить опухоль на ранних стадиях. Проводят самообследование не реже 1 раза в месяц. Нащупав уплотнение, не пугайтесь, т.к. оно может иметь и естественный характер. Например, за неделю до менструации могут появиться уплотнения размером с зернышко апельсина, которые исчезают с началом менструации. Кроме того, уплотнения могут быть вызваны повышением уровня эстрогена. Подобные уплотнения редко перерождаются в раковые образования, но диагностировать природу уплотнений могут только медицинские обследования.
12 слайд
Описание слайда:
Как проводить самообследование. Осмотр. Встаньте перед зеркалом с опущенными руками, затем поднимите руки кверху При осмотре определите наличие следующих признаков: - Втяжение или выбухание участка кожи -Втяжение соска или укорочение радиуса ареолы -Изменения обычной формы и размера одной из молочных желез -желтоватые или кровянистые или кровянистые выделения из соска или другие изменения на соске.
13 слайд
Описание слайда:
Ощупывание. В положении лежа на спине, приподнимите грудную клетку с обследуемой стороны, подложив под лопатку небольшой валик. Мягко ощупывайте молочную железу рукой противоположной стороны тела, одномоментно захватывая небольшие участки груди. Ощупайте каждую молочную железу, лежа в положениях: Рука вверх и за голову Рука в сторону Рука вдоль тела Постарайтесь определить, есть ли в структуре ткани молочной железы или другие изменнения
14 слайд
Описание слайда:
Техника ощупывания. Пальцами противоположной руки ощупывайте наружную половину молочной железы от соска, продвигаясь кнаружи и кверху в сторону боковой части грудной клетки. Ощупайте все участки внутренней половины молочной железы, начиная от соска и продвигаясь к грудине. 2 .Прощупайте подмышечные и надключичные области. 3 .Пальцами руки сдавите ареолу и сосок. Проверьте, есть ли выделения из соска.
15 слайд
Описание слайда:
СИМПТОМЫ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ Втяжение кожи над опухолью. Определяется при осмотре. Причины возникновения симптома - подтягивание подкожной клетчатки к опухоли. Симптом «лимонной корки» - изменение кожи, при котором поры становятся заметнее, отмечается отек кожи. Деформация молочной железы.
16 слайд
Описание слайда:
СИМПТОМЫ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ Опухоль. Чаще всего определяется самой женщиной. В большинстве случаев размер обнаруживаемой опухоли - более 2 см. Опухоль имеет нечеткий контур, нередко опухоль бугристая, форма неправильная. Симптом площадки - нарушение контура молочной железы при пальпации зоны, где находится опухоль. Вместо округлой поверхности образуется площадка. Причины возникновения симптома - подтягивание подкожной клетчатки к опухоли.
17 слайд
Описание слайда:
СИМПТОМЫ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ Язва на коже молочной железы. Свидетельствует о прорастании опухоли кожу. Является симптомом запущенной опухоли. Втяжение соска
18 слайд
Описание слайда:
СИМПТОМЫ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ Покраснение кожи молочной железы. При злокачественной опухоли молочной железы свидетельствует о поражении большей части молочной железы. Свидетельствует о запущенной опухоли. Раздражение кожи соска, шелушение. Встречается при раке Педжета.
19 слайд
Описание слайда:
СИМПТОМЫ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ Отек молочной железы. Может возникать вследствие поражения ткани молочной железы и нарушения в связи с этим оттока жидкости и в связи с поражением подмышечных лимфоузлов. Свидетельствует о запущенной опухоли. Увеличение подмышечных лимфоузлов. Свидетельствует, как правило, о поражении лимфоузлов.
20 слайд
Описание слайда:
СИНДРОМ АКТИВИЗАЦИИ ИЛИ ЗЛОКАЧЕСТВЕННОГО ПЕРЕРОЖДЕНИЯ ПИГМЕНТНОГО НЕВУСА. Изменение величины,формы, толщины пигментного невуса, увеличение и/или уменьшение степени пигментации,ее неравномерность; Появление венчика гиперемии, лучистых разрастаний, неровность контуров или краев, пигментных сателлитов рядом или на некотором расстоянии от материнского образования; Изъязвление поверхности, кровоточивость при контакте, образование корочки, появление чувства жжения или зуда.
21 слайд
Описание слайда:
22 слайд
Описание слайда:
23 слайд
Описание слайда:
24 слайд
Описание слайда:
25 слайд
Описание слайда:
26 слайд
Описание слайда:
27 слайд
Описание слайда:
28 слайд
Описание слайда:
Наиболее часто базалиома локализуется на следующих участках кожи: Верхнее или нижнее веко; Нос; Носогубные складки; Щеки; Ушная раковина; Шея; Волосистая часть головы.
29 слайд
Описание слайда:
30 слайд
Описание слайда:
31 слайд
Описание слайда:
32 слайд
Описание слайда:
Причины возникновения рака губы: воздействие солнечного света частое воздействие высокой температуры частые механические травмы курение (особенно трубки), жевание табака химические канцерогены: соединения мышьяка, ртути, висмута, антрацит, жидкие смолы, продукты перегонки нефти алкоголь вирусные инфекции хронические воспалительные процессы
Рак желудка. Рак желудка занимает первое место в структуре общей заболеваемости злокачественными новообразованиями. Рак желудка занимает первое место в структуре общей заболеваемости злокачественными новообразованиями. Чаще заболевают мужчины в возрасте от 40 до 60 лет. Чаще заболевают мужчины в возрасте от 40 до 60 лет.
Этиология Этиология и патогенез окончательно не выяснены. Этиология и патогенез окончательно не выяснены. В качестве предрасполагающих факторов указывается на неблагоприятное влияние чрезмерно горячей, грубой пищи, а также алкоголя, курения. В качестве предрасполагающих факторов указывается на неблагоприятное влияние чрезмерно горячей, грубой пищи, а также алкоголя, курения. В патогенезе рака желудка важное значение имеют предраковые заболевания В патогенезе рака желудка важное значение имеют предраковые заболевания хронический атрофический гастрит с перестройкой слизистой оболочки желудка. хронический атрофический гастрит с перестройкой слизистой оболочки желудка. длительно не рубцующиеся язвы желудка. длительно не рубцующиеся язвы желудка. полипы и полипоз желудка. полипы и полипоз желудка.

Патологическая анатомия Локализация (наиболее часто) Локализация (наиболее часто) в пилорическом отделе в пилорическом отделе препилорическом отделе желудка. препилорическом отделе желудка. По характеру роста различают По характеру роста различают экзофитные (полипоидный, блюдцеобразный) экзофитные (полипоидный, блюдцеобразный) эндофитные (язвенно-инфильтративный, диффузно- инфильтративный) формы. эндофитные (язвенно-инфильтративный, диффузно- инфильтративный) формы. По гистологическому строению рак делится на По гистологическому строению рак делится на железистый (аденокарцинома). железистый (аденокарцинома). солидный. солидный. коллоидный (слизистый). коллоидный (слизистый).

Патологическая анатомия В зависимости от преобладания в опухоли раковой паренхимы или стромы выделяют В зависимости от преобладания в опухоли раковой паренхимы или стромы выделяют медуллярный (мозговик) медуллярный (мозговик) фиброзный (скирр) рак. фиброзный (скирр) рак. Метастазы рака желудка распространяются лимфатическим и кровеносным путями. Чаще всего наблюдаются метастазы в регионарные лимфатические узлы. Метастазы рака желудка распространяются лимфатическим и кровеносным путями. Чаще всего наблюдаются метастазы в регионарные лимфатические узлы. лимфатические узлы слева в надключичной ямке (Вирховская железа). лимфатические узлы слева в надключичной ямке (Вирховская железа). печень. печень. яичник (опухоль Крукенберга). яичник (опухоль Крукенберга). прямую кишку. прямую кишку.

Клиническая картина: В ранней стадии заболевания выделяют «синдром малых признаков», состоящий из следующих симптомов: В ранней стадии заболевания выделяют «синдром малых признаков», состоящий из следующих симптомов: немотивированная общая слабость. немотивированная общая слабость. снижение трудоспособности. снижение трудоспособности. психическая депрессия. психическая депрессия. снижение аппетита. снижение аппетита. появление желудочного дискомфорта (чувство тяжести, распирания, переполнения желудка). появление желудочного дискомфорта (чувство тяжести, распирания, переполнения желудка). беспричинное прогрессирующее похудание. беспричинное прогрессирующее похудание.

Клиническая картина: Выраженная клиническая картина при раке желудка неоднородна она зависит от локализации и анатомического характера опухоли. Выраженная клиническая картина при раке желудка неоднородна она зависит от локализации и анатомического характера опухоли. Местными симптомами являются: Местными симптомами являются: боль, (боли при раке желудка в отличие от язвенных носят постоянный характер). боль, (боли при раке желудка в отличие от язвенных носят постоянный характер). диспепсия (нарушение аппетита вплоть до полного отвращения к пище, извращение аппетита, чувство тяжести и давления в эпигастральной области, сопровождающееся тошнотой, рвотой. диспепсия (нарушение аппетита вплоть до полного отвращения к пище, извращение аппетита, чувство тяжести и давления в эпигастральной области, сопровождающееся тошнотой, рвотой. наличие пальпируемой опухоли. наличие пальпируемой опухоли.

Клиническая картина: В зависимости от локализации: В зависимости от локализации: При локализации рака в кардиальном отделе желудка преобладают дисфагические жалобы. При локализации рака в кардиальном отделе желудка преобладают дисфагические жалобы. При локализации в области привратника стенотические. При локализации в области привратника стенотические. Рак, развившийся на большой кривизне, долгое время ничем не проявляется. Рак, развившийся на большой кривизне, долгое время ничем не проявляется. При наличии скирра больные жалуются на уменьшение возможности принимать пищу в обычном количестве (микрогастрия). При наличии скирра больные жалуются на уменьшение возможности принимать пищу в обычном количестве (микрогастрия).

Клиническая картина: Общие симптомы Общие симптомы Повышение температуры тела до субфебрильных цифр. (в редких случаях температура повышается до С Повышение температуры тела до субфебрильных цифр. (в редких случаях температура повышается до С Анемия (гипохромная) Анемия (гипохромная) Начальный рак желудка может проявляться кровотечением, обычно небольшим, в редких случаях массивным. Кровотечение возникает, как правило, в результате изъязвления слизистой оболочки. Появляются клинические симптомы, связанные с анемизацией больного, в анализах кала определяется скрытая кровь. Отеки связана с выраженным нарушением белкового баланса.

Осмотр При осмотре больного отмечается При осмотре больного отмечается похудание. похудание. бледность кожных покровов с землистым оттенком. бледность кожных покровов с землистым оттенком. падение тургора кожи. падение тургора кожи. уменьшение блеска и живости глаз. уменьшение блеска и живости глаз. язык бывает обложен, иногда напоминает хантеровский. язык бывает обложен, иногда напоминает хантеровский. при наличии значительной анемии и кахексии у больного могут наблюдаться отеки лица, туловища, конечностей. при наличии значительной анемии и кахексии у больного могут наблюдаться отеки лица, туловища, конечностей.

Пальпация живота. Исследование необходимо проводить в положении больного лежа и стоя, так как рак малой кривизны доступен пальпации только при вертикальном положении больного. Исследование необходимо проводить в положении больного лежа и стоя, так как рак малой кривизны доступен пальпации только при вертикальном положении больного. Прощупать раковую опухоль можно лишь в том случае, если она достигает определенной величины (со «сливу» по В. X. Василенко). Прощупать раковую опухоль можно лишь в том случае, если она достигает определенной величины (со «сливу» по В. X. Василенко). Пальпируемая опухоль бывает различной консистенции в зависимости от ее анатомического строения. Пальпируемая опухоль бывает различной консистенции в зависимости от ее анатомического строения. Болезненность отсутствует. Болезненность отсутствует.

Пальпация живота. Так как в подложечной области можно пропальпировать опухоль, исходящую из другого органа (левая доля печени, сальник, селезенка, поджелудочная железа), следует помнить характерные признаки опухоли желудка: Так как в подложечной области можно пропальпировать опухоль, исходящую из другого органа (левая доля печени, сальник, селезенка, поджелудочная железа), следует помнить характерные признаки опухоли желудка: она находится в зоне тимпанического звука желудка, она находится в зоне тимпанического звука желудка, подвижна при дыхании и пальпации, а при локализации опухоли на задней стенке над ней появляется шум плеска; подвижна при дыхании и пальпации, а при локализации опухоли на задней стенке над ней появляется шум плеска; при наполнении желудка опухоль плохо прощупывается. при наполнении желудка опухоль плохо прощупывается.

Пальпация. Окончательно вопрос о локализации опухоли решается путем применения дополнительных методов исследования. Окончательно вопрос о локализации опухоли решается путем применения дополнительных методов исследования. Метастазы при раке желудка можно обнаружить в виде плотных лимфатических узлов слева в надключичной ямке (вирховская железа). Иногда плотный лимфатический узел может быть обнаружен в левой подмышечной области. Метастазы при раке желудка можно обнаружить в виде плотных лимфатических узлов слева в надключичной ямке (вирховская железа). Иногда плотный лимфатический узел может быть обнаружен в левой подмышечной области.

Инструментальные методы Рентгенологическое исследование. Рентгенологическое исследование. при раке желудка обнаруживается характерный рентгенологический признак дефект наполнения, при раке желудка обнаруживается характерный рентгенологический признак дефект наполнения, отсутствие перистальтических движений в пораженной области. отсутствие перистальтических движений в пораженной области. контуры желудка изъедены. контуры желудка изъедены. Гастроскопия. Ценность данного метода увеличилась за последнее время в связи с появившейся возможностью одновременно с осмотром слизистой оболочки производить прицельную биопсию с последующим морфологическим исследованием. Гастроскопия. Ценность данного метода увеличилась за последнее время в связи с появившейся возможностью одновременно с осмотром слизистой оболочки производить прицельную биопсию с последующим морфологическим исследованием. Желудочное зондирование: анацидное состояние, молочная кислота, атипичные клетки. Желудочное зондирование: анацидное состояние, молочная кислота, атипичные клетки.




Осложнения. обильные желудочные кровотечения. обильные желудочные кровотечения. прободение стенки желудка. прободение стенки желудка. образование фистулы между желудком и толстой кишкой. образование фистулы между желудком и толстой кишкой. изъязвление раковой опухоли может способствовать возникновению поддиафрагмального, внутрипеченочного абсцессов. изъязвление раковой опухоли может способствовать возникновению поддиафрагмального, внутрипеченочного абсцессов. Лечение хирургическое. При невозможности применить операцию прибегают к рентгено- и химиотерапии.

Целиакия. Целиакия - хроническое и прогрессирующее заболевание, характеризующееся диффузной атрофией слизистой оболочки тонкой кишки, которая развивается в результате непереносимости белка (глютена) клейковины злаков. Целиакия - хроническое и прогрессирующее заболевание, характеризующееся диффузной атрофией слизистой оболочки тонкой кишки, которая развивается в результате непереносимости белка (глютена) клейковины злаков.

Этиология и патогенез Повреждающий эффект оказывает глиадиновая фракция глютена. Повреждающий эффект оказывает глиадиновая фракция глютена. Ведущая роль в патогенезе отводится ферментной недостаточности, а именно дефициту специфических ферментов из группы пептидаз в кишечной стенке, которые расщепляют глиадин. Ведущая роль в патогенезе отводится ферментной недостаточности, а именно дефициту специфических ферментов из группы пептидаз в кишечной стенке, которые расщепляют глиадин. В результате дефицита этих ферментов всасываются продукты неполного расщепления глютена, оказывающего токсическое действие. В результате дефицита этих ферментов всасываются продукты неполного расщепления глютена, оказывающего токсическое действие.

Этиология и патогенез Большое значение в патогенезе имеет состояние гиперсенсибилизации в ответ на введение в организм глютена. Крайней степенью аллергической реакции является «глиадиновый шок». Большое значение в патогенезе имеет состояние гиперсенсибилизации в ответ на введение в организм глютена. Крайней степенью аллергической реакции является «глиадиновый шок». В патологический процесс более интенсивно вовлекается проксимальная часть тонкой кишки, где в основном происходит переваривание и всасывание глютена. В патологический процесс более интенсивно вовлекается проксимальная часть тонкой кишки, где в основном происходит переваривание и всасывание глютена. Глютеновая энэимопатия может быть первичной (врожденной) и вторичной, возникающей при ряде заболеваний тонкой кишки (спру нетропическая, энтериты и др.). Глютеновая энэимопатия может быть первичной (врожденной) и вторичной, возникающей при ряде заболеваний тонкой кишки (спру нетропическая, энтериты и др.).

Клиническая картина. хроническая диарея, полифекалия (вес фекалий превышает 300 г/сут.) хроническая диарея, полифекалия (вес фекалий превышает 300 г/сут.) стеаторея, стеаторея, абдоминальные боли, иногда схваткообразные. абдоминальные боли, иногда схваткообразные. похудание похудание витаминная и минеральная недостаточность (дефицит витаминов B1, B6, РР, железа и т.д.) витаминная и минеральная недостаточность (дефицит витаминов B1, B6, РР, железа и т.д.) апатия, мышечная слабость, гипотония, парестезии, судороги, миалгии, оссалгии, артралгии. апатия, мышечная слабость, гипотония, парестезии, судороги, миалгии, оссалгии, артралгии. тяжесть заболевания оценивается в зависимости от выраженности синдрома мальабсорбции и продолжительности болезни. тяжесть заболевания оценивается в зависимости от выраженности синдрома мальабсорбции и продолжительности болезни.

Физикальный статус дефицит массы тела и роста с признаками «интестинального инфантилизма». (задержка не только в физическом, но и в интеллектуальном и половом развитии) дефицит массы тела и роста с признаками «интестинального инфантилизма». (задержка не только в физическом, но и в интеллектуальном и половом развитии) вздутие (увеличение) живота. вздутие (увеличение) живота. разлитая абдоминальная пальпаторная болезненность. разлитая абдоминальная пальпаторная болезненность. пелагроидная пигментация кожи пелагроидная пигментация кожи трофические изменения кожи и слизистых. трофические изменения кожи и слизистых.

Диагностика. В связи с различными вариантами течения заболевания (от крайне тяжелого до латентного) диагноз всегда должен базироваться на результатах эндоскопического исследования с взятием биоптатов из тощей или из дистальных отделов двенадцатиперстной кишки. В связи с различными вариантами течения заболевания (от крайне тяжелого до латентного) диагноз всегда должен базироваться на результатах эндоскопического исследования с взятием биоптатов из тощей или из дистальных отделов двенадцатиперстной кишки. При этом обнаруживают увеличение количества межэпителиальных лимфоцитов, наличие атрофии СО с резким укорочением ворсинок или полной их атрофией с удлинением крипт (атрофия СО гиперрегенераторного типа). При этом обнаруживают увеличение количества межэпителиальных лимфоцитов, наличие атрофии СО с резким укорочением ворсинок или полной их атрофией с удлинением крипт (атрофия СО гиперрегенераторного типа).

Диагностика. При лабораторных исследованиях выявляется значительное повышение концентрации антител к фракции глиадина (повышение титра антиглиадиновых антител у нелеченных больных - самый чувствительный диагностический тест). При лабораторных исследованиях выявляется значительное повышение концентрации антител к фракции глиадина (повышение титра антиглиадиновых антител у нелеченных больных - самый чувствительный диагностический тест). наличие железодефицитной анемии (снижение концентрации сывороточного железа, ферритина, гемоглобина, гематокрита). наличие железодефицитной анемии (снижение концентрации сывороточного железа, ферритина, гемоглобина, гематокрита). стеаторея (потеря жира с калом может достигать г/сут. стеаторея (потеря жира с калом может достигать г/сут.

Диагностика Косвенным методом диагноза глютеновой болезни считается глиадинотолерантный тест (тест с нагрузкой глиадином). Пероральное введение глиадина вызывает повышение глютамина в крови, чего не наблюдается у здоровых. Наиболее убедительным диагностическим признаком является благоприятное действие аглютеновой диеты и возникновение рецидива при введении продуктов, содержащих глютен. Косвенным методом диагноза глютеновой болезни считается глиадинотолерантный тест (тест с нагрузкой глиадином). Пероральное введение глиадина вызывает повышение глютамина в крови, чего не наблюдается у здоровых. Наиболее убедительным диагностическим признаком является благоприятное действие аглютеновой диеты и возникновение рецидива при введении продуктов, содержащих глютен.


Определение: Болезнь Крона (регионарный илеит, энтерит) неспецифический воспалительный гранулематозный процесс, локализующийся в любом отделе тонкого кишечника (но чаще в терминальном отрезке подвздошной кишки), ведущий к образованию некротических участков, язв, гранулем с последующим сужением просвета кишки и рубцеванием. Болезнь Крона (регионарный илеит, энтерит) неспецифический воспалительный гранулематозный процесс, локализующийся в любом отделе тонкого кишечника (но чаще в терминальном отрезке подвздошной кишки), ведущий к образованию некротических участков, язв, гранулем с последующим сужением просвета кишки и рубцеванием.

Клинические симптомы Острая форма. Острая форма. нарастающие боли в правом нижнем квадранте живота. нарастающие боли в правом нижнем квадранте живота. тошнота. тошнота. рвота. рвота. повышение температуры тела с ознобом. повышение температуры тела с ознобом. метеоризм. метеоризм. понос, иногда с примесью крови. понос, иногда с примесью крови. прощупывается утолщенный, болезненный терминальный отрезок тонкой кишки. прощупывается утолщенный, болезненный терминальный отрезок тонкой кишки.

Клинические симптомы Хроническая форма. Хроническая форма. Периодические, а позже постоянные тупые боли (при поражении двенадцатиперстной кишкив правой эпигастральной области, тощей кишки в левой верхней и средней части живота, подвздошной кишкив правом нижнем квадранте живота). Периодические, а позже постоянные тупые боли (при поражении двенадцатиперстной кишкив правой эпигастральной области, тощей кишки в левой верхней и средней части живота, подвздошной кишкив правом нижнем квадранте живота). Стул полужидкий, жидкий, пенистый, иногда с примесью слизи, крови. Стул полужидкий, жидкий, пенистый, иногда с примесью слизи, крови. При стенозировании кишки признаки частичной кишечной непроходимости (схваткообразные боли, тошнота, рвота, задержка газов, стула). При стенозировании кишки признаки частичной кишечной непроходимости (схваткообразные боли, тошнота, рвота, задержка газов, стула).

Клинические симптомы При пальпации животаболезненность и «опухоль» в терминальном отделе подвздошной кишки, при поражении остальных отделов боли в околопупочной области. При пальпации животаболезненность и «опухоль» в терминальном отделе подвздошной кишки, при поражении остальных отделов боли в околопупочной области. Формирование свищей внутренних, открывающихся в брюшную полость (ректальных, периректальных, межпетлевых, между подвздошной кишкой и слепой, сигмовидной, желчным и мочевым пузырем), и наружных, открывающихся в поясничную и паховую области. Формирование свищей внутренних, открывающихся в брюшную полость (ректальных, периректальных, межпетлевых, между подвздошной кишкой и слепой, сигмовидной, желчным и мочевым пузырем), и наружных, открывающихся в поясничную и паховую области. Возможны кишечные кровотечения (мелена). Возможны кишечные кровотечения (мелена).

Клинические симптомы Общие симптомы: Общие симптомы: слабость, недомогание, снижение работоспособности, повышение температуры тела до субфебрильной, похудание, слабость, недомогание, снижение работоспособности, повышение температуры тела до субфебрильной, похудание,

Клинические симптомы Внекишечные проявления: Внекишечные проявления: гиповитаминоз (кровоточивость десен, снижение сумеречного зрения, трещины в углах рта). гиповитаминоз (кровоточивость десен, снижение сумеречного зрения, трещины в углах рта). отеки (за счет потери белка), отеки (за счет потери белка), боли в костях и суставах (обеднение солями кальция). боли в костях и суставах (обеднение солями кальция). трофические нарушения (сухость кожи, выпадение волос, ломкость ногтей). трофические нарушения (сухость кожи, выпадение волос, ломкость ногтей). Увеиты Увеиты

Клинические симптомы недостаточность надпочечников (пигментация кожи, гипотония). недостаточность надпочечников (пигментация кожи, гипотония). недостаточность щитовидной железы (заторможенность, одутловатость лица). недостаточность щитовидной железы (заторможенность, одутловатость лица). недостаточность половых желез (нарушение менструации, импотенция). недостаточность половых желез (нарушение менструации, импотенция). недостаточность паращитовидных желез (тетания, остеомаляция, переломы костей). недостаточность паращитовидных желез (тетания, остеомаляция, переломы костей). недостаточность гипофиза (полиурия с недостаточность гипофиза (полиурия с низким удельным весом мочи, жаждой). низким удельным весом мочи, жаждой).

Лабораторные данные: ОАК: признаки анемии, нейтрофильный лейкоцитоз, увеличение СОЭ. ОАК: признаки анемии, нейтрофильный лейкоцитоз, увеличение СОЭ. БАК: гипоальбуминемия, увеличение содержания α2- и у-глобулинов, гипокальциемия, гипокалиемия, гипопротромбинемия, гипохлоремия. БАК: гипоальбуминемия, увеличение содержания α2- и у-глобулинов, гипокальциемия, гипокалиемия, гипопротромбинемия, гипохлоремия. Копроцитограмма: стеаторея, эритроциты, слизь. Копроцитограмма: стеаторея, эритроциты, слизь.

Инструментальные исследования Рентгеноскопия кишечника: ригидность пораженных петель кишечника, сужение просвета, мозаичная картина с мелкими дефектами наполнения за счет отека и линейных язв, «симптом струны» (резкое сужение просвета конечного отдела подвздошной кишки). Рентгеноскопия кишечника: ригидность пораженных петель кишечника, сужение просвета, мозаичная картина с мелкими дефектами наполнения за счет отека и линейных язв, «симптом струны» (резкое сужение просвета конечного отдела подвздошной кишки). Колоноскопия, ректороманоскопия исследование биоптатов тонкой кишки: гранулематозное воспаление всех слоев, некротизация, изъязвление. Колоноскопия, ректороманоскопия исследование биоптатов тонкой кишки: гранулематозное воспаление всех слоев, некротизация, изъязвление.
КЛАССИФИКАЦИЯ ХРОНИЧЕСКОГО НЕСПЕЦИФИЧЕСКОГО ЯЗВЕННОГО КОЛИТА I.По клиническому течению: Острая форма. Хроническая рецидивирующая форма: а)фаза обострения; б)фаза затухающего обострения; в)фаза ремиссии. 3.Хроническая непрерывно рецидивирующая форма. II.По распространенности процесса: Тотальное поражение. Сегментарное поражение: а) правостороннее; б) поперечноободочное; в) левостороннее.

КЛАССИФИКАЦИЯ ХРОНИЧЕСКОГО НЕСПЕЦИФИЧЕСКОГО ЯЗВЕННОГО КОЛИТА III.По тяжести процесса: а)легкая степень; б)средняя степень; в)тяжелая степень. IV.По характеру поражения толстой кишки Поверхностное. Поверхностное. Глубокое (язва, псевдополипоз, склероз стенок толстой кишки). Глубокое (язва, псевдополипоз, склероз стенок толстой кишки).

КЛАССИФИКАЦИЯ ХРОНИЧЕСКОГО НЕСПЕЦИФИЧЕСКОГО ЯЗВЕННОГО КОЛИТА Осложнения; 1)Местные: а)перфорация; б)токсическая дилятация; в)кровотечение; г)рак; д)стриктуры. 2)Общие: а)гепатит, холангит; б)артрит (синовит); в)стоматит, глоссит; г)кожные изменения; д)конъюнктивит, ирит.

Макроскопические признаки неспецифического язвенного и гранулематозного колита Признаки Неспецифический язвенный колит Гранулематозный колит Крона 1. Распространение поражения а) Непрерывное б) Диффузное в) Поражена вся окружность а) Чередование пораженных и непораженных зон б) Сегментарные в) Неодинаковое поражение стенок 2. Вовлечение в процесс прямой кишки Более 90% Менее 40% 3. Поражение подвздошной кишки Менее 10% Более 50% 4. Укорочение толстой кишки Выраженное, диффузное Незначительное, ограниченное (сегментарное) 5. Серозная оболочка Нежная (за исключением токсического мегаколона) Фиброзно утолщенная

Макроскопические признаки неспецифического язвенного и гранулематозного колита Признаки Неспецифический язвенный колит Гранулематозный колит Крона 6. Переход процесса на серозную оболочку брыжейки Отсутствует Четко выражен 7. Стриктуры РедкоЧасто 8. Слизистая оболочка а) Язвы, псевдополипы б) Отсутствие фиссур (трещин) а) Продольные язвы б) Поперечные фиссуры 9. Толщина стенок Умеренно утолщенные Резко утолщенные 10. Спонтанные свищи Редко Очень часто 1 1. Анальные трещины и фистулы Менее 10% Более 80% 12. Токсический мегаколон 1-2% Очень редко 13. Злокачественные перерождения 3-4% Очень редко

Гистологическая картина при неспецифическом язвенном и гранулематозном колите Признак Неспецифический язвенный колит Гранулематозный колит Крона Распространенно сть воспаления Слизистая оболочка и подслизистый слой Все слои кишечной стенки Подслизистый слой Поверхностный фиброз, выраженная васкуляризация Глубокий фиброз, незначительная васкуляризация Очаговая лимфоидная гиперплазия Слизистая оболочка, иногда подслизистый слой Все слои кишечной стенки Эпителиоидно- клеточные гранулемы Отсутствуют Обнаруживаются в 70-75% наблюдений

Фиссуры Наблюдаются редко, распространяются только до подслизистого слоя Наблюдаются часто, трансмуральные Криптогенные абсцессы ВсегдаИзредка Образование слизи Отчетливо понижено Слегка понижено Воспалительные псевдополипы ЧастоРеже Облитерирующий эндангит Относительно часто Редко Изменения анальной области НеспецифичныГранулемы Регионарные лимфатические узлы Неспецифическая реактивная гиперплазия Гранулемы (около 50% случаев)


Ежегодно в мире регистрируется
800тыс. новых случаев и 628
тыс. смертей.
Страны- “лидеры” по
Япония, Корея, Чили, Россия,
Китай. На них приходится 40%
всех случаев.
Япония – 78 на 100 тыс.
Чили – 70 на 100 тыс.
24. Классификация поTNM
Т – опухоль
TIS – внутриэпителиальный рак.
Т1 – опухоль поражает только слизистую оболочку и
подслизистый слой.
Т2 – опухоль проникает глубоко, занимает не более
половины одного анатомического отдела.
Т3 – опухоль с глубокой инвазией захватывает более
половины одного анатомического отдела, но не
поражает соседние анатомические отделы.
Т4 – опухоль поражает более одного анатомического
отдела и распространяется на соседние органы
1) дистальная субтотальная резекция
желудка (выполняемая черезбрюшанно),
2) гастрэктомия (выполняемая
черезбрюшинным и черезплевральным
3) проксимальная субтотальная резекция
желудка (выполняемая черезбрюшинным и
черезплевральным доступом).
1. Полипозный рак.
2. Язвенный (блюдцеобразный) рак
3. Инфильтративно-язвенная опухоль.
4. Скиррозный рак желудка с диффузноинфильтративным типом роста.
Паллиативное оперативное лечение рака желудка
Операция, направлена на улучшение общего состояния и питания больного, не

устраняя рак желудка. Такими операциями считаются обходной анастомоз между
желудком и тонкой кишкой - гастроэнтероанастомоз, гастро- и еюностомии.
При такой операции происходит удаление первичного очага или метастаз рака
желудка. К данным операциям относят паллиативные резекции, удаление
метастаз и паллиативные гастроэктомии.

Гастроэнтеростомия — лечение рака желудка с помощью создания соустья между
тощей кишкой и желудком.
Гастростомия — заключается во внедрении зонда в желудок через брюшную
стенку с целью питания больного.
Энтеростомия — выполняется для создания проходимости пищеварительного
тракта, если нет возможности наложения гастромтомы, а также для питания
больного.
По Borrmann (2008) макроскопические
типы опухолевого роста подразделяются на
1) полиповидный рак — опухоль, вдающаяся в просвет
желудка, на широком основании, с четкими контурами;
2) изъязвленная форма — опухоль, имеющая вид язвы с
приподнятыми над слизистой оболочкой плотными краями,
с инфильтрацией стенки желудка вокруг нее;
3) язвенно-некротическая форма — опухоль без четких
границ, переходит на неизмененную стенку желудка;
4) диффузно растущий рак без заметной склонности к
изъязвлению, границы опухолевого роста
макроскопически неопределимы.
Чаще всего рак поражает
пилороантральный отдел желудка (60%
наблюдений);
На малой кривизне карцинома развивается у
20-25% больных;
В проксимальном отделе – у 10-15%;

На передней и задней стенках – в 2-5%
наблюдений;
Тотальное поражение регистрируется у 5%
пациентов.
N0 – нет метастазов
N1 – метастазы в регионарных лимфатических
N2 – метастазы во внесвязочного лимфатического
аппарата желудка
М0 – нет метастазов
М1 – отдаленные метастазы
Для изучения гистологического строения рака
желудка в настоящее время используется
Международная гистологическая
классификация ВОЗ (1982)
а) папиллярная;
б) тубулярная;
в) муцинозная;
г) перстневидноклеточная.
Железисто-плококлеточный рак (аденоакантома)
Плоскоклеточный рак
Недифференцированный рак
Неклассифицируемый рак.
Т — Первичная опухоль
преинвазивная карцинома: интраэпителиальная опухоль
без инвазиии собственной оболочки слизистой (carcinoma in
опухоль инфильтрирует стенку желудка до подслизистого
слоя.
опухоль инфильтрирует стенку желудка до субсерозной
оболочки.

опухоль прорастает серозную оболочку (висцеральную
брюшину) без инвазии в соседние структуры.
опухоль распространяется на соседние структуры.
Внутристеночное распространение на 12-перстную кишку или
пищевод классифицируется по наибольшей глубине инвазии
при всех локализациях, включая желудок.
N — Регионарные лимфатические узлы
недостаточно данных для оценки регионарных
нет признаков метастатического поражения
регионарных л/узлов
N1 имеются метастазы в 1-5-ти л/узлах

N2 имеются метастазы в 6-15-ти л/узлах
N3 имеются метастазы более, чем в 16 л/узлах
М — Отдалённые метастазы
недостаточно данных для определения
отдалённых метастазов
М0 нет признаков отдаленных метастазов
имеются отдаленные метастазы (Вирхова,
Крукенберга,
Шницлера,
канцероматоз брюшины, в печень)
Стандартные (субтотальная
дистальная резекция желудка,

проксимальная резекция
желудка, гастрэктомия)
Расширенные (D2, D3)
Комбинированные
Ю.Е.Берёзов 1976 г.
20. 3 стадия.
При раке кардиального отдела (начальная часть желудка)
на первое место выходят симптомы дисфагии (слюнотечение, затруднение
при прохождении грубой пищи). Дисфагия нарастает по мере
прогрессирования болезни и сужения просвета пищевода. На этом фоне
появляются срыгивание пищей, тупые боли или ощущение давления за
грудиной, в области сердца или в межлопаточном пространстве. Причиной
этих симптомов может быть застой пищи в пищеводе, расширение его.
При локализации рака в антральном отделе (конечная часть желудка)
сравнительно рано появляется чувство тяжести в верхней части живота,
рвота пищей, съеденной накануне, неприятный тухлый запах рвотных масс.
При раке тела желудка (средняя часть желудка),
даже при значительных размерах опухоли, местные симптомы болезни
длительное время отсутствуют, преобладают общие симптомы - слабость,
анемия, похудание и т. п.
3. Болевая форма рака желудка.
Часто беспокоят боли в верхней части живота, которые могут

отдавать в поясницу и быть связанными с приемом пищи.
Боль нередко продолжается в течение длительного периода
времени, иногда весь день, может усиливаться при движениях.
При раке желудка боли не носят закономерного характера. Они
не стихают после приема пищи, нет «голодных» болей или их
сезонности. В некоторых случаях при распространенных формах

рака желудка боли могут носить достаточно интенсивный
характер. При прорастании опухоли в поджелудочную железу
или еще глубже больные могут жаловаться на боли в спине.
Такие пациенты обычно лечатся по поводу радикулита,
невралгии.
Т1 - опухоль не выходит за пределы кардии;

Т2 - опухоль занимает кардиальный отдел;
ТЗ - опухоль кардии распространяется на пищевод и
тело желудка.
Выявляемость рака от одной стадии к
другой возрастает, и одновременно

снижается продолжительность жизни
больного, вероятность излечения.
Можно обозначить четыре стадии
Поражается исключительно слизистая желудка.
Лечение рака в этом случае возможно без
проведения полосной операции, с
использованием эндоскопической техники и с

применением наркоза.
В этом случае лечение рака желудка имеет
самый благоприятный прогноз – 90 % случаев
выздоровления.
Опухоль проникает более глубоко в слизистую
оболочку, а также создает метастазы в
лимфатических узлах вокруг желудка.
Выживаемость при лечении рака на этой стадии
составляет 60-80 %, но вот выявляется такой рак

крайне редко.
Опухоль не затрагивает только мышечную
ткань желудка, имеются метастазы в
лимфоузлах.
Пятилетняя выживаемость при
диагностировании болезни на 2 стадии – 56 %.
Рак проникает целиком в стенки желудка,

поражены лимфатические узлы.
Рак желудка 3 степени выявляется
довольно часто (1 случай из семи), но
пятилетняя выживаемость в этом случае –
Раковая опухоль проникает не только в желудок,
поджелудочную железу, крупные сосуды,
брюшину, печень, яичники и даже в легкие.
Рак в этой форме диагностируют у 80 % больных.
Только в 5 % случаях врачебный прогноз
длительности жизни больного превышает 5 лет.
TxNxM1
выживаемость в
зависимости от
I стадия – 97,8%
II стадия – 72,0%
III стадия – 44,8%
T. Kinoshita et al, 1998.
IA (ранний рак, ограниченный слизистой
оболочкой желудка) выполняют малоинвазивные
эндоскопические и лапароскопические вмешательства –
эндоскопическая мукозэктомия или лапароскопическая
резекция желудка, субтотальные резекции желудка.
При стадиях IB, II, IIIA, IIIB и IV (T4N2M0)
выполняют лимфодиссекцию в объеме D2
D3 и парааортальная лимфодиссекция не
улучшают результатов лечения
(только при T4N2M0) стадиях –
комбинированное лечение с
предоперационной химиотерапией. Объем
лимфодиссекции при последующей операции
не превышает D2.

Комплексное лечение подразумевает
сочетание оперативного
вмешательства с неоадъювантной
(предоперационной) или
адъювантной (послеоперационной)
полихимиотерапией, либо с
различными вариантами
химиолучевого лечения.
В настоящее время применяют различные методики
комбинированного лечения с использованием пред-, интраи послеоперационной лучевой терапии. Лучевая терапия в
основном преследует цель – профилактику
локорегионарных рецидивов. В случае предоперационного
воздействия мишенью воздействия являются клинические и
субклинические зоны опухолевого роста, при интра- и
послеоперционном облучении – гипотетически
сохранившиеся жизнеспособные отдельные опухолевые
клетки либо их комплексы. До настоящего времени при

комбинированном лечении больных раком желудка
использовали в основном две схемы фракционирования
дозы: классическое фракционирование (по 2Гр 5 раз в
неделю до суммарной дозы 30-40 Гр) и интенсивноконцентрированный курс-ИКК (по 4 Гр 5 раз в неделю до
суммарной дозы 20 Гр, что при пересчете на режим
эквивалентным 30 Гр).

Еще один вариант комбинированного
лечения – интраоперационное облучение
электронным пучком после удаления
опухоли. Такое воздействие станет
доступным практическим онкологическим
учреждениям после широкого внедрения в
практику ускорительной терапевтической
техники, генерирующей пучков электронов с
энергией 8-15 МэВ. При этом доза
однократного облучения может составить от
15 Гр до 20 Гр.
Лучевое лечение. Лучевое лечение рака желудка не нашло
широкого практического применения ввиду опасности

обширных лучевых повреждений органов брюшной полости. В
ряде случаев у больных с резектабельными опухолями,
особенно с локализацией в кардиоэзофагеальной зоне,
отказавшихся от операции или при наличии противопоказаний
к ней показано проведение лучевой терапии в радикалных
дозах по расщепленному курсу. Целесообразно использовать
классическое фракционирования либо схемы динамического
фракционирования.
Такой же может быть лечебная тактика при рецидивах рака в
культе желудка. В этих случаях можно применять и сочетания
наружного облучения с внутриполостным. При больших
объемах поражения и существующей опасности распада
опухоли, а также у ослабленных больных показано облучение
через решетчатые диафрагмы в разовых дозах 3 Гр и СОД 6080 Гр под открытыми участками.
Если нерезектабельность процесса очевидна и без
оперативного вмешательства, то в отсутствие
облучение с поллиативными целями. В1/3 случаев после
облучения происходит временное уменьшение опухоли и
улучшение проходимости кардии.
Химиотерапия. Химиотерапию проводит при первичнонерезектабельном раке желудка, рецидивах и метастазах
опухоли,а также после выполнения паллиативных
оперативных вмешательств и пробных лапаротомий. Чаще
всего лечения применяют 5-фторурацил (5-ФУ) и фторафур
как в виде монотерапии, так и в составе различных схем
полихимиотерапии. 5-ФУ вводят внутривенно через день из
расчета 15мг на 1 кг массы больного (750- 1000 мг).
Суммарная доза препарата на курс лечения составляет 3,5-5 г.
другая методика заключается во ведения препарата в той же
разовой дозе, но с недельным перерывом. Продолжительность
курса лечения в этих случаях составляет 6-8 нед. Повторные
курсы проводят с интервалом 4-6 нед.
Фторафур вводят (внутривенно или перорально) в суточной
дозе 30 мг/кг, которую делят на два приема с интервалом 12 ч
(в среднем по800 мг 2 раза в сутки). Суммарная доза при этом

составляет 30-40 г. данный препарат очень удобен для
амбулаторного лечения, поскольку его можно применять
У «сохранных» пациентов с нерезектабельными опухолями
классической методике в СОД 30-40 Гр и параллельно
ежедневно внутривенное введение 250 мг 5-ФУ.последний
можно вводить и через день, тогда разовую дозу повышают до
500-700 мг. Суммарная курсовая доза цитостатика в обоих
случаях не должна превышать 3-6г.
Стадия 0
Стадия IА
Стадия IВ

Стадия IIIA T2 a/b
СтадияIIIB T3
Стадия IV T4
Стадии РЖ
любая N
14. Фоновые заболевания или группы риска развития рака желудка
Фактор питания
Фактор условия хранения
продуктов питания
Helicobacter pylori
Существует предположение, что пища может
играть роль канцерогена в различных
— быть канцерогеном;
— быть растворителем канцерогенов;
— превращаться в канцерогены в процессе обработки;
канцерогенов;
— недостаточно ингибировать канцерогены.
В настоящее время все большее внимание
уделяют влиянию Helicobacter pylori на
возникновение рака желудка. Это

обусловлено сообщениями отечественных и
зарубежных исследователей, которые
отмечают увеличение уровня заболеваемости
у лиц, инфицированных данных
микроорганизмом.
Эксперты ВОЗ признали: с морфологической
точки зрения существует предрак, причем

следует различать предраковые состояния и
предраковые изменения.
Предраковое состояние – понятие
клиническое и характеризуется теми
заболеваниями желудка, которые наиболее
часто предшествуют развитию рака.
Предраковые изменения – сумма
морфологических признаков, называемых
дисплазией, предшествующих и сопутствующих
Как показали исследования, состояние
кислотообразования не имеет
самостоятельного значения. В возникновении
рака: возможны гипоацидность (20,2%),
анацидность (44,3%), нормацидность (18,2%),
гиперацидность (18,2%).
У 60% больных начальным раком желудка в
анамнезе имеются указания на хронические
заболевания; ведущими среди них являются
хронический гастрит – 76,7%, у 12,4%
больных ранее была диагностирована
язвенная болезнь 12-перстной кишки, у 7% язвенная болезнь желудка, у 0,8% — полипы, у
3,1% — оперированный ранее желудок.
Эпителиальные полипы

По течению ЭП подразделяются на 1) не неопластические и 2)
неопластические. Неопластические – аденомы слизистой желудка. Они
делятся по макроскопической форме роста на: плоские и папиллярные.
Возникают на фоне существующей метаплазии слизистой желудка.
Частота развития рака на фоне неопластических аденом колеблется в
широких пределах. Малигнизация плоских аденом встречается в 621%, папиллярных – значительно чаще (20-76%).
Резекция желудка

Рак развивается в оставшейся части. Причины изменений, отсроченных
во времени, до конца не ясны. Однако наиболее вероятным фактором
является
основной

париетальных
ответственных за продукцию соляной кислоты. На фоне повышения рН
желудочного сока начинают развиваться процессы метаплазии в

слизистой оставшейся части желудка, что можно рассматривать, как
предраковые изменения. Время развития рака после резекции желудка
составляет от 15 до 40 лет.
Болезнь Менетрие
Является редким заболеванием и характеризуется наличием гипертрофических
складок
слизистой,
напоминающей
снижением
кислотпродуцирующей функции, энтеропатией с потерей белка. Заболевание

является редким, с неизвестной этиологией и лечится симптоматически.
Пернициозная анемия
При сочетании пернициозной анемии и атрофического гастрита риск развития РЖ
повышается до 10%. Патогенез пернициозной анемии заключается в продукции
антител против клеток протонной помпы, клеток продуцирующих пепсиноген и
внутренний фактор Касла.
Хроническая язва желудка?
Вопрос дискутабельный. Признавался факт возникновения рака в воспалительно
изменённых тканях края язвы (50-ые г.). Однако дальнейшие исследования
позволили отметить, что лишь 10% РЖ сочетались с хронической язвой, в 75%это был первичный РЖ, протекавший с изъязвлением. Т.о. связь язвы желудка
и РЖ не рассматривается как достоверная.
8. Малые признаки рака желудка
Во-первых, рак желудка имеет признаки,
общие для онкологических заболеваний.
Хроническая усталость.
Быстрая утомляемость.
Необъяснимая потеря веса.
Во-вторых, о наличии раннего рака желудка может

сигнализировать комплекс симптомов, или так называемый
синдром малых признаков.
Дискомфорт в желудке после приема пищи: вздутие живота,
чувство переполнения.
Частая тошнота, рвота, легкое слюнотечение.
Боли в эпигастрии: ноющие, тянущие, тупые. Могут возникать
периодически, часто появляются после еды.
Немотивированная другими факторами потеря аппетита.
Частая изжога, затрудненное глотание пищи и жидкости (если
опухоль возникла в верхней части желудка).
Рвота застойным содержимым (съеденным день-два назад);
рвота «кофейной гущей» или с кровью,
жидкий стул черного цвета – признаки кровотечения в желудке,
требующие срочного вызова скорой помощи.
слабость, утомляемость в
течении недель и месяцев
стойкое понижение и потеря
аппетита
желудочный дискомфорт
прогрессирующее похудание
стойкая анемия

депрессия, апатия
9. Симптоматика рака желудка в значительной степени зависит от расположения опухоли.
К местным проявлениям
относят симптомы
отсутствие физического удовлетворения от
насыщения,
тупая давящая характерная боль,
чувство переполнения и распирания в
эпигастральной области,
снижение или отсутствие аппетита,
отвращение к мясу, рыбе.
слабость,
похудание,
адинамия,
быстрая утомляемость от привычной работы и понижение
интереса к ней (у 90%);
депрессия,
анемия, связанная со скрытой кровопотерей и опухолевой
интоксикацией. Иногда анемия является первым признаком
заболевания.
При запущенных формах рака наблюдается повышение
температуры тела от субфебрильной до высокой. Причинами
лихорадки служат инфицирование опухоли, развитие
воспалительных процессов вне желудка.
невралгии.
Клинических признаков, характерных
для начальной формы рака желудка, не
существует. Он может протекать
бессимптомно или проявляться
признаками заболевания, на фоне
которого он развивается.
Ранняя диагностика рака возможна при
массовом эндоскопическом

обследовании населения. Гастроскопия
позволяет обнаружить изменения на
слизистой оболочке желудка диаметром
менее 0,5 см. и взять биопсию для
верификации диагноза.
Заболевание раком желудка более вероятна
в группе людей повышенного
онкологического риска. К факторам
повышенного онкологического риска
предраковые заболевания желудка
(хронический гастрит, хроническая язва
желудка, полипы желудка);
хронический гастрит культи желудка у
оперированных по поводу неонкологических
заболеваний желудка через 5 лет и более
после резекции желудка;
действие профессиональных вредностей
(химическое производство).
Клинические проявления рака
желудка многообразны, они зависят от
патологического фона, на котором
развивается опухоль, т.е. от

предраковых заболеваний, локализации
опухоли, формы ее роста,
гистологической структуры, стадии
распространения и развития
осложнений.
а. Эндоскопическое исследование

(фиброгастродуоденоскопия)
Благодаря эндоскопическим методам
исследования можно визуально выявить опухоль.
При этом можно оценить ее размеры, характер роста,
наличие кровоточивости, изъязвлений, ригидности
слизистой оболочки желудка. Немаловажно и то, что
во время фиброгастроскопии можно взять участок

опухоли для морфологического исследования
(биопсия). Но, к сожалению, информативность
однократной биопсии чаще всего не превышает 50%
и для установления точного морфологического
диагноза необходимо выполнение нескольких
Изменения в анализах крови появляются на поздних
стадиях рака желудка. Самым частым проявлением рака

желудка в лабораторных анализах является анемия. Анемия
развивается в основном вследствие кровотечения из тканей
опухоли, но кроме того определенное влияние на развитие
анемии оказывает нарушение всасывания веществ.
По мере прогрессирования анемии будет увеличиваться и
СОЭ.
Возможно развитие лейкимоидной реакции. При этом
количество лейкоцитов в крови будет превышать 30000,
появятся миелоциты и миелобласты.
Одним из частых проявлений в анализе крове при раке
желудка и других формах рака является гипопротеинемия и
диспротеинемия.
Главным исследованием при раке желудка считается ФГДС, который дает

возможность детального осмотра слизистой оболочки пищевода,
двенадцатиперстной кишки и желудка, и обнаружения опухоли, определения ее
Рентгеноскопия желудка – эффективен при инфильтративных формах рака.
Позволяет провести оценку функциональных возможностей органа, дает
возможность заподозрить рак желудка или начавшийся рецидив опухоли. Такой
метод диагностики необходим чтобы в дальнейшем провести эффективное лечение
рака желудка.

Эндоскопическая ультрасонография — позволяет предельно точно изучить состояние
всех слоев желудка и в 80-90 % случаев точно определить глубину опухоли.
Направление увеличительной эндоскопии занимает одно из ведущих мест в
уточняющей диагностике патологии желудка, так как позволяет выявлять
минимальные нарушения типичной архитектоники слизистой оболочки и различать
участки кишечной метаплазии и дисплазии или наличие неопластических изменений.

Совершенствование эндоскопического исследования идет в направлении внедрения
узкоспектральной (NBI-эндоскопии). Это высокотехнологичные методы, которые
позволяют диагностировать рак желудка на более ранних стадиях, а также
способствуют выявлению очагов опухоли на фоне хрон. заболеваний желудка.
Оптическая когерентная томография – предназначена для определения глубины

инвазии в стенку желудка, пищевода или другого полого органа. Данная аппаратура
нового поколения позволяет детально определить толщину пораженной ткани,
возможно, распознать прорастание опухоли в подслизистый и мышечный слои
желудка. Под контролем оптической когерентной томографии проводят забор ткани
лимфатических узлов близлежащей зоны.
Диагностическая лапароскопия – это операционное вмешательство, которое
выполняется под внутривенным наркозом путем прокола в брюшной стенке вводится
камера с целью осмотра органов брюшной полости. Такое исследование применяется
в неясных случаях, для выявления прорастания в окружающие органы
новообразования, метастазах в брюшине и для взятия биопсии. Данный метод иногда
необходим, чтобы в дальнейшем провести эффективное лечение рака желудка.
Рак желудка и исследование крови на онкомаркеры – белки, которые

вырабатываются опухолью и отсутствуют в здоровом организме. С целью
обнаружения рака используются РЭА, Са 19.9 и Са 72.4. Однако, им всем присуща
низкая диагностическая ценность. Свое применение они нашли у пациентов для
обнаружения метастазирования.
Рентгенологическая диагностика. Полноценное
исследование должно включать рентгеноскопию и
рентгенографию в вертикальном и горизонтальном
положениях больного, в известных и строго

определенных для каждого отдела и стенок желудка
позициях при разной степени контрастирования
бариевой взвесью и воздухом. Необходимым условием
является дозированная компрессия доступных отделов
органа. Методика первичного контрастирования
позволяет оценить недоступные пальпации отдела
желудка, изучить их рельеф, выявить границу
опухолевой инфильтрации. Завершаться исследование

должно в условиях «тугого наполнения» для оценки
конфигурации стенок, определения зон нарушения
инфильтрации.
Цель: определение локализации, объема поражения,
перехода процесса на пищевод и двенадцатиперстную
кишку и степень их стенозирования, размеров и роста
Видеогастроскопия — визуальный осмотр желудка с
забором материала для гистологического исследования.
Фиброгастроскопическое исследование позволяет
определить локализацию, анатомически тип роста
В случаях эндоскопического выявлении каких-либо
изменений слизистой оболочки желудка необходимо
произвести множественную биопсию всех
подозрительных участков. Причем при язвенных
формах рака необходимо выполнять забор биопсийного
материала как из самой язвы, так и из окружающей ее
слизистой оболочки. При локализации опухоли в
нижней или верхней трети желудка показана биопсия
множественных участков визуально-неизменненой
слизистой оболочки в оставшихся 2/3 органа для

определения фоновых изменений слизистой, что в
значительной степени может повлиять на выбор
объема оперативного вмешательства.
Морфологическая диагностика. Исследованию
следует подвергать не только биоптаты из желудка, но
и печени, париетальных диссеминатов, полученных при
лапароскопии, а также в результате прицельной
биопсии под контролем ультразвукового исследования.
Следует сказать, что в ряде случаев не удается
получить морфологическое подтверждение диагноза
при наличии явных клинических и инструментальных
признаков рака желудка, что особенно часто бывает
при инфильтративных опухолях с преимущественным
распространением по подслизистому слою. В таких
ситуациях следует отдавать предпочтение активной
хирургической тактике – диагностической лапаротомии
с интраоперационной уточняющей диагностикой.
Ультразвуковое исследование (УЗИ).
Ультразвуковое исследование желудка складывается из 3
этапов: 1)трансабдоминальное исследование;
2) полипозиционное полипроекционное исследование
желудка после заполнения его дегазированной жидкостью
для улучшения визуализации стенок органа;
3) завершающим этапом является исследование стенки
желудка внутриполостным ультразвуковым датчиком, при
котором оценивают глубину инвазии стенки желудка
опухолью, состояние перигастральных лимфатических
Лапароскопия. Лапароскопическую диагностику
проводят с целью уточнения глубины поражения
опухолью стенки желудка, в частности выхода на
серозную оболочку, выявления распространения ее на
соседние органы и обнаружения асцита и париетальных
диссеминатов. Сопоставления лапароскопических
данных о прорастании серозного покрова желудка с
данными морфологического исследования
резецированного желудка показало достоверность
метода на 95% случаев.
Лабораторная диагностика. Исследование крови в
раннем периоде болезни редко выявляют какие-либо
изменения. Анемия, как правило, развивается вторично
вследствие постоянной кровопотери, недостаточной
усвояемости пищевых веществ, в частности железа, при

ахлоргидрии, а также при интоксикации. Изменение
состава периферической крови наиболее выражено при
метастатическом поражении нескольких органов и
наиболее характерно при метастазировании в печень и
поджелудочную железу, менее выражено при
забрюшинном прорастании опухоли.
Прежде всего следует помнить о предраковых
заболеваниях желудка, которые могут давать те же

хронически гастрит, полипоз, хроническая язва
Карциномы следует дифференцировать от
неэпителиальных и лимфоидных опухолей желудка,
опухолеподобных процессов, вторичных опухолей, а
также воспалительных и других изменений,
симулирующих рак желудка (туберкулез, сифилис,

актиномикоз, амилоидоз и др.).
При кардиоэзофагеальном раке следует проводить
дифференциальную диагностику с заболеваниями
пищевода, а первую очередь с ахалазией.
19. ПУТИ МЕТАСТАЗИРОВАНИЯ
Рак желудка метастазирует преимущестенно

лимфогенным путем. Возможны также
гематогенный, контактный и
имплантационный пути распространения.
Кроме того встречаются комбинации всех трех
путей метастазирования.
Чаще всего отмечается следующая
сначала поражаются регионарные барьеры
(лимфатические узлы, расположенные в
связках желудка), затем лимфатические узлы,

сопровождающие крупные артерии, питающие
желудок, затем забрюшинные и органы
брюшной полости.
51. Лечение РЖ
Лечение – хирургическое.
Рак желудка – абсолютное показание к

операции. Радикальным
вмешательством является резекция
желудка или гастрэктомия.
1) пересечение желудка, двенадцатиперстной кишки
и пищевода в пределах здоровых тканей;

2) удаление в едином блоке с желудком трех групп
лимфатических узлов, которые могут быть поражены
метастазами при данной локализации рака;
3) абластическое опрерирование т.е. использование
комплекса приемов, направленных на уменьшение
возможности так называемой манипуляционной
диссеминации.
Противопоказания к операции могут
быть онкологического и общего
характера. Операция противопоказана
при наличии отдаленных метастазов в
печень, легкие, в надключичные
лимфатические узлы, при наличии
большого асцита. Противопоказаниями
общего характера является резкая
кахексия, тяжелые сопутствующие
заболевания.
Лечение рака отличается от терапии других органов.
Если при карциномах в других органах операция
делается лишь в том случае, когда бессильна обычная
терапия, то при раке желудка наоборот.
Только оперативное вмешательство может спасти
больного. Объясняется тем, что признаки рака
нестабильны и могут не проявляться месяцами, в итоге
больной приходит уже в тот момент, когда началась
фаза стеноза и метастаз.
Химиотерапия, невзирая на свои возможности, редко
помогает остановить развитие метастаз и уничтожить раковые
клетки в смежных органах.
Лучевая терапия, которую проводят при большинстве раковых
образований, в случаях с желудком не проводят.
Медикаментозное лечение уже не принесет никакого
результата, поэтому единственным способом остается хирургический путь.
Если карцинома имеет небольшие размеры, то делают
резекцию желудка, удаляя его большую часть.
Но во многих случаях желудок приходится удалять полностью,
при этом удаляются и все пораженные лимфоузлы. В процессе
операции пищевод пришивают напрямую к кишке.
Помимо удаления опухоли желудка проводится удаление лимфоузлов и жировой
клетчатки. Лимфодиссекция дает возможность существенно повысить 5 летнюю
выживаемость и уменьшить число рецидивов. Все операции выполняются
малоинвазивно при помощи лапараскопической техники. Субтальная резекция
делается при небольшой опухоли, которая расположена у выхода из желудка, причем
удаляется приблизительно 4/5 желудка. Остальные случаи, это удаление желудка и
всех зон, в которых расположены лимфатические узлы с метастазами, при этом
пищевод с тонкой кишкой сшиваются.
Лечение оперативным радикальным вмешательством
субтотальная проксимальная резекция желудка;
гастроэктомия;
субтотальная дистальная резекция желудка.
Субтотальная дистальная резекция
При данной операции удаляется ¾ дистальных желудка со связочным аппаратом и
лимфоузлами. Проводится удаление всей малой кривизны.
Субтотальная проксимальная резекция желудка
Такая операция подразумевает удаление всей малой кривизны желудка с
параэзофагеальными лимфатическими узлами и малым сальником, а также
частью большого сальника.
Лечение рака желудка гастрэктомией
При ней осуществляют полное удаление желудка со связочным аппаратом,
сальниками и всеми зонами метастазирования.
Если рак желудка распространился на соседние органы, делают
расширенные комбинированные резекции и гастроэктомию, причем вместе
с полным или частичным удалением желудка резецируют и часть соседнего
больного.
Лечебная тактика решается индивидуально в каждом
конкретном случае на МДГ с обязательным участием
хирурга, анестезиолога, радиолога и химиотерапевта.
Основной метод лечения больных раком желудка –
хирургический. В последние годы разрабатывают
принципы и методики комбинированного комплексного
лечения. Лучевую и лекарственную терапию в качестве
самостоятельных методов применяют только при
противопоказаниях к операции у больных с
запущенным раком или тяжелыми сопутствующими
заболеваниями.
При раке желудка применяют 3 основных типа
гастрэктомия
дистальная субтотальная резекция- удаление
4/5 и более частей желудка.
проксимальная сустотальная резекцияудаления 4/5 и более частей желудка.
Показанием к дистальной субтотальной резекции
желудка является экзофитный рак нижней трети
желудка. По строгим показаниям эта операция
допускается при небольших эндофитных или
смешанной формы роста опухолях пилороантрального
отдела. В практике такие опухоли встречаются не
более чем в 1,5% случаев, что определяет низкую
значимость этих операций.
Проксимальную субтотальную резекцию желудка
чрезбрюшинным доступом выполняют только при
экзофитной опухоли верхней трети желудка, не
распространяющуюся на розетку кардии.
Гастрэктомию выполняют при раке любой
макроскопической формы роста,
местнораспространенной опухоли, а также при
субтотальном или тотальном поражении
органа. При этом до формирования
анастомоза необходимо проведение срочного
морфологического исследования удаленного
желудка, позволяющего убедиться в
отсутствии опухолевых клеток по линии
резекции желудка и пищевода во избежание
продолженного роста опухоли.
Сегодня продолжен поиск новых хирургических подходов,
позволяющих надеяться на улучшение отдаленных
результатов лечения рака желудка. Одним из путей решения
данной проблемы является выполнение расширенных и
комбинированных оперативных вмешательств.
Хирургические подходы, когда удаляются лимфатические
узлы только при их макроскопических изменениях, следует
исследование лимфатических узлов после операции
позволяет установить, что «интактные» лимфатические узлы
поражаются метастазами рака в 57,1% наблюдений.
Учитывая большое число лимфатических узлов,
потенциально способных подвергаться метастазированию,
невозможно установить истинное лимфогенное
метастазирование, а, следовательно, и стадию опухолевого
процесса без максимально полного удаления и изучения
всех регионарных лимфатических коллекторов, то есть без
выполнения расширенной лимфодиссекции.
не превышает D2.
фракционирования.
внутрь.
Оперативное
Комбинированное
Комплексное
Возможность полного удаления опухоли
Отсутствие отдалённых метастазов: в
печени (Н1-Н3), Вирхова, Крукенберга,
Шницлера, с.М.Джозеф, канцероматоза
брюшины (Р1-Р3),
Функциональная переносимость
вмешательства
Показания к выполнению субтотальной дистальной резекции
Экзофитные
рентгенологических
эндоскопических
признаков
инфильтративного роста.
Отсутствие перехода на угол желудка (нижняя треть
нет мультицентричных очагов роста.
отсутствуют метастазы в лимфоузлы паракардиальной
зоны, забрюшинные, селезёночные, в области чревного
ствола, в воротах селезёнки.
Отсутствие массивного выхода процесса на серозную
оболочку желудка
Проксимальная субтотальная резекция желудка
может быть выполнена при размерах опухоли
до 4 см, с локализацией в проксимальном
отделе без распространения на верхнюю
треть. Причём обязательной является
резекция неизменённой визуально и
пальпаторно стенки желудка на 2см
дистальнее определяемой границы опухоли
при поверхностностелящемся характере
роста, на 3см при экзофитном и на 5см при
эндофитном и смешанном типах роста.
Хирургический метод остаётся золотым стандартом в
радикальном лечении РЖ, позволяющим надеяться на
полное выздоровление.
Радикальные операции по поводу РЖ включают обязательное
моноблочное удаление регионарных лимфатических
узлов.
Концепция превентивного моноблочного удаления зон
регионарного метастазирования вместе с первичным
очагом при РЖ связана с именем японского хирурга Jinnai
(1962), который на основании своих результатов
рассматривал такой объём вмешательства как
радикальный. С этого момента расширенная радикальная
лимфодиссекция как обязательный интегрированный этап
операции стала общепризнанной доктриной
хирургического лечения РЖ в Японии.
Различные варианты лимфодиссекции нашли своё
отражение в классификации объёма вмешательства, на
основании последнего удаляемого этапа
метастазирования.
ТИП ХИРУРГИЧЕСКОГО ВМЕШАТЕЛЬСТВА
Стандартная гастрэктомия (СГ) D1 при объёме
лимфодиссекции N1.
Стандартная радикальная гастрэктомия (СРГ) D2 при
объёме лимфодиссекции N1-2.
Расширенная радикальная гастрэктомия (РРГ) D3при
объёме лимфодиссекции N1-3.
Химиотерапия – неоадъювантная, адъювантная,
периоперационная, адъювантная химио и/или
лучевая терапия, гипертермическая
интраоперационная интраперитонеальная
химиотерапия (ГИИХ), ранняя
послеоперационная интраперитонеальная
химиотерапия
Самостоятельная химиолучевая терапия
Предоперационная и интраоперационная
лучевая терапия
Стадия 1 – 74,0%(D1), 92,4% (D2,3)
Стадия 2 – 66,1% (D1), 75,9% (D2,3)
Стадия3 – 24,6% (D1), 47,7%(D2,3)
Стадия4 — 0% (D1), 16% (D2,3)
Japanese Gastric Cancer Association,
1992
43. Оперативное лечение РЖ
доступом),
Определяя показания к хирургическому лечению, врач должен
руководстоваться объективными данными клинического и
физикального обследования пациента, на основании которых
производится предоперационное клиническое стадирование
заболевания и оценивается функциональная операбельность.
Обязательно дооперационное морфологическое
исследование биоптата, которое в сочетании с
характеристикой типа роста позволяет планировать
адекватный объём операции
Всем больным необходимы рентгенологическое и
эндоскопическое исследования. Только комбинация обоих
методов позволяет оценить характер опухолевой инфильтрации
по желудку с возможным переходом на смежные структуры
ЖКТ по протяжению (пищевод, 12-перстная кишка) и
классифицировать тип опухолевого роста, что является
интегральным показателем, объединяющим данные
рентгенологического и эндоскопического обследования.
Рентгенологическое исследование. Является
основным при определении локализации и
протяжённости поражения стенки органа.
Целесообразно проводить комплексно, используя тугое
заполнение и двойное контрастирование. Первый
наиболее информативен при экзофитных опухолях,
второй (включающий сочетанное применение бария с
шипучими субстанциями на фоне релаксации стенки
желудка с применением глюкагона) – позволяет оценить
интрамуральную инфильтрацию желудочной стенки и
вовлечение смежных структур на протяжении. Следует
отметить, что все больные с выявленными язвами
желудка должны обязательно дополнительно проходить
эндоскопическое исследование с морфологической
верификацией изменений слизистой в области язвы.
Судить о характере язвы только по данным
рентгенологического исследования нельзя.
Эндоскопическое исследование. Является одним из
наиболее информативных методов диагностики РЖ, т.к.,
при нём определяются: граница, характер и форма роста
опухоли; распространение инфильтрации на пищевод;
наличие осложнений. В ряде случаев выполняется
хромэндоскопическое исследование. Для этого слизистая
окрашивается 0,1% раствором индигокармина или
метилтионинием хлоридом. Метод позволяет более
детально устанавливать: границы инфильтрации даже
при эндофитном распространении по подслизистому
слою; наличие синхронной опухоли и интрамуральных
пылевидных метастазов в стенке желудка на уровне
подслизистого слоя.
УЗИ органов брюшной полости, забрюшинного
пространства. Обязательный метод исследования
больных РЖ. У женщин обязательно нужно включать
органы малого таза.
Эндоскопическое ультразвуковое исследование
(ЭУЗИ). Перспективный метод комплексной диагностики
интрамуральной и лимфогенной распространённости
опухолевого процесса. Метод аккумулирует в себе
возможности эндоскопического и ультразвукового
исследований, что позволяет с высокой достоверностью
определить интрамуральную распространённость
процесса, включая: глубину инвазии в стенку, наличие
метастазов в л/у не только перигастральных, но и
забрюшинных и даже парааортальных и выполнена
пункция с целью морфологической верификации.
КТ. Её место в передоперационной диагностике РЖ
остаётся неопределённым. В последнее время
применение спиральных томографов и методов
контрастирования в сочетании с возможностью
построения 3D-изображения улучшило разрешающую
способность метода.
Экстакорпоральное УЗИ. Возможна оценка глубины
инвазии стенки желудка и предоперационное
определение символа сТ. Достаточно высока
чувствительность (76,3%). Лучшая достоверность при
опухолях в слизисто-подслизистом слое (сТ1 – 87,1%) и
при прорастании серозной оболочки и вовлечении
окружающих структур (сТ3/Т4 – 76,9%). В других
случаях возможна гипердиагностика.
Лапароскопия. На сегодняшний день
лапароскопическое исследование является
обязательным в предоперационном стадировании РЖ и
должно рутинно выполняться всем пациентам.
частоту интраперитонеальной диссеминации РЖ,
недиагносцированную при неинвазивных методах
исследования, а также подозрение на наличие
субкапсулярных образованиях в печени, выявленных
при УЗИ и КТ-исследованиях.
Несмотря на значительное повышение
разрешающей способности диагностических
процедур, отработку и оптимизацию методик
исследования, окончательное заключение об
истинной распространённости процесса с
возможностью выполнения радикальной
операции зачастую удаётся получить лишь при
интраоперационной ревизии.
Комбинированные
Экзофитные
рентгенологических
эндоскопических
признаков
оболочку желудка
узлов.
метастазирования.
лимфодиссекции N1.
8. Факторы риска возникновения РЖ
Высокое потребление нерафинированных жиров
Особенности питания (мало животного белка,
свежей зелени, витамина С, микроэлементов,
молока и молочных продуктов, преобладание
растительных продуктов с избытком крахмала,
употребление горячей пищи, нерегулярное
Курение, особенно в сочетании с алкоголем
обратная – цинка, марганца
Одной из достоверных причин развития рака
желудка являются N-нитрозоамины, часто
эндогенные. Пусковым моментом патогенеза
является снижение кислотности желудочного
сока, при хроническом гастрите,
способствующее развитию патогенной флоры,
с увеличением синтеза нитросоединений.
15. Фоновые заболевания или группы риска развития рака желудка
Эпителиальные полипы
Резекция желудка
является
удаление
основной
париетальных
Болезнь Менетрие
слизистой,
напоминающей
извилины
Выявление предраковых состояний и регулярная диспансеризация.
Диета. Снизить употребление жирной, соленой, копченой и жареной пищи, острых и
пряных продуктов, не злоупотреблять алкоголем, избегать консервантов и
красителей.
Быть внимательнее к употребляемым в пищу овощам, в них потенциально может
Соблюдать меру в употреблении лекарств (особенно анальгетиков, антибиотиков,
кортикоидов).
Снизить негативное воздействие окружающей среды, вредных химических
соединений.
Употреблять в пищу больше свежих продуктов, богатых витаминами и
микроэлементами, а также молочных продуктов.
Соблюдать нормальный режим питания, не допуская слишком длительных перерывов
между приемом пищи, переедания.
Первичная профилактика рака желудка в
целом повторяет таковую для других
злокачественных опухолей.
Вторичная имеет ряд особенностей. Она
базируется на своевременном выявлении и
адекватном лечении предраковых
заболеваний и раннего рака желудка.
Основной задачей в этом вопросе является
активное выявление больных с данной
патологией. Внедрение скрининговых
программ.
Наиболее благоприятные результаты
хирургического лечения рака желудка
могут быть получены при лечении
ранних форм рака.
При поражении только слизистой
оболочки 5-летняя выживаемость
достигает 96-100%,
при поражении слизистой оболочки и
подслизистого слоя – 75%.
Слайд 1

Слайд 2
Эпидемиология
Рак желудка является второй по частоте причиной смерти от злокачественных новообразований. Наиболее высокая заболеваемость регистрируется в Японии, Китае, Корее, странах Южной и Центральной Америки, а также в Восточной Европе, включая бывшие советские республики. В РФ ежегодно регистрируют около 40 тыс. первичных больных раком желудка, 35 тыс. умирает. Заболеваемость составляет 28,4 на 100 тыс. населения. Начиная с середины XX века, во всем мире отмечается снижение заболеваемости раком желудка за счет больных раком дистальных отделов желудка кишечного типа, в то время как удельный вес рака кардии растет, причем наиболее быстро – среди лиц моложе 40 лет.

Слайд 3
Эпидемиологическая классификация по Lauren’у
Кишечный тип: опухоль имеет строение, схожее с колоректальным раком, и характеризуется отчетливыми железистыми структурами, состоящими из хорошо дифференцированного цилиндрического эпителия с развитой щеточной каемкой. Диффузный тип: опухоль представлена слабо организованными группами или одиночными клетками с большим содержанием муцина (перстневидные) и характеризуется диффузным инфильтративным ростом.

Слайд 4
Эпидемиология рака желудка
Пик заболеваемости 50-60 лет Мужчины в 2-12 раз чаще болеют Локализация: чаще дистальные отделы. Однако наблюдается тенденция к учащению проксимального и кардио-эзофагеального рака, особенно в странах Европы и Америки Азия – значительно чаще дистальный рак (лучше результаты лечения и прогноз!)

Слайд 5
Эпидемиология рака желудка в Европе
2006г. - 159 900 новых случаев и 118 200 смертей, что занимает четвертое и пятое места в структуре заболеваемости и смертности соответственно. Мужчины болеют в 1,5 раза чаще женщин, пик заболеваемости приходится на возраст 60-70 лет.

Слайд 6

Слайд 7

Слайд 8

Слайд 9
Биография
Род. 23 апреля 1867 в Силькеборге, Дания. Изучал бактериологию под руководством Р.Коха и Э.фон Беринга, работал совместно с Карлом Саломонсеном в Копенгагенском университет. Докторская диссертация по бактериологии дифтерии была завершена в 1895 году, а в 1900 году – профессор патанатомии университета. Внедрил сыворотку Беринга для лечения дифтерии в Дании и исследовал взаимосвязь между вспышками туберкулеза у коров и и распространение этого заболевания у человека. Tуберкулез крыс и рак желудка с Spiroptera neoplastica (Gongylonema neoplasticum). В 20-е годы проводит сравнительное экспериментальное исследование рака, вызванного каменноугольной смолой, Spiroptera neoplastica и клиническими проявлениями. Сочетание внешних влияний с генетической не общей, а органной предрасположенностью к раку. Нобелевская премия по медицине и физиологии за 1926 год. «Впервые стало возможным добиться экспериментального превращения нормальных клеток в злокачественные клетки раковых опухолей. Тем самым было убедительно показано не то, что рак всегда вызывается червями, а то, что его могут провоцировать внешние воздействия» (В. Вернштедт). Умер в Копенгагене 30 января 1928 года от рака прямой кишки.

Слайд 10
Этиология
А. Пищевые факторы риска Избыточное потребление поваренной соли и нитратов Недостаток витаминов А и С Потребление копченых, маринованных и вяленых продуктов Сохранение пищи без использования холодильника Качество питьевой воды Б. Факторы внешней среды и образа жизни Профессиональные вредности (производство резины, угля) Курение табака Ионизирующее излучение Резекция желудка в анамнезе Ожирение В. Инфекционные факторы Helicobacter pylori Epstein-Barr virus

Слайд 11
Г. Генетические факторы Группа крови А (II) Пернициозная анемия Семейный рак желудка Синдром наследственного рака желудка диффузного типа (HDGC). Наследственный неполипозный колоректальный рак Синдром Li Fraumeni (синдром наследственного рака) Наследственные синдромы, сопровождающиеся полипозом желудочно-кишечного тракта: семейный аденоматозный полипоз толстой кишки, синдром Gardner, синдром Peutz-Jeghers, семейный ювенильный полипоз Д. Предраковые заболевания и изменения слизистой желудка Аденоматозные полипы желудка Хронический атрофический гастрит Болезнь Менетрие (гиперпластический гастрит) Пищевод Барретта, гастро-эзофагеальный рефлюкс Дисплазия желудочного эпителия Кишечная метаплазия

Слайд 12
Этиологические факторы рака желудка
Питание Рефлюкс желчи Helicobacter pylori Генетические нарушения Факторы риска - экзогенные источники нитратов и нитритов, эндогенное образование нитратов, повышенное потребление соли, хранение пищевых продуктов, алкоголь. Защитные факторы - антиоксиданты и бета-каротин.

Слайд 13

Слайд 14
Helicobacter pylori
Этиологический фактор некоторых форм гастритов (гиперацидного и гипоацидного) Патогенетическая связь с язвенной болезнью 12-перстной кишки, аденокарциномой и MALT- лимфомой желудка Ген СаgА Вакуолизирующий токсин (vac-A) - 50-60% (выключение ионтранспортирующих АТФ-аз) Активация EGF, HB-EGF, VEGF Алкоголь-дегидрогеназа – ацетальадельгид – перекисное окисление липидов – повреждение ДНК Муколитические ферменты

Слайд 15
Терапия I линии – в течение 7-14 дней: ИПП: Омепразол (Ультоп, Рабепразол, Эзомепразол) 20 мг х 2 р в день; или Лансопразол 30 мг х 2 р в день; или Эзомепразол 40 мг х 2 р в день Кларитромицин (Фромилид) 500 мг х2 р/ день Амоксициллин (Хиконцил) 1000 мг х 2 р/ день N.B.: При повышенной чувствительности к пенициллиновым антибиотикам – можно заменить метронидазолом или сразу назначить квадротерапию Эффективность схем лечения I линии превышает 80%. Эффективность лечения проверяется дыхательным тестом с 13СО(NH)2 через 4 недели после лечения антибиотиками или через две недели после ИПП.

Слайд 16
Терапия II линии – к в а д р о т е р а п и я: Висмут субсалицилат или субцитрат 1 табл. х 4 р/ день ИПП: Омепразол (Ультоп, Рабепразол, Эзомепразол) 20 мг х 2 р в день; или Лансопразол 30 мг х 2 р в день; или Эзомепразол 40 мг х 2 р в день Метронидазол 500 мг х 3 р/ день Тетрациклин гидрохлорид 500 мг х 4 р/ день

Слайд 17
Наследственный рак желудка
Исследование семей с наследственными формами рака желудка показало, что наследования соответствует моногенному автосомно-доминантному типу с высокой пенетрантностью (75-95%) гена Морфологическая форма – диффузная аденокарцинома Наследственные синдромы, при которых рак желудка развивается с повышенной частотой-семейные наследственные полипозы толстой кишки, синдромы Гарднера и Пейтца-Егерса Синдром Линча CDH1 – ген, ассоциированный с карциномой желудка. Располагается на хромосоме 16 и кодирует белок Е-кадхерин, который относится к адгезивным белкам, участвующим в формировании межклеточных контактов. Он также играет роль в передаче сигналов от мембраны к ядру

Слайд 18
Молекулярный патогенез
Супрессоры р53 – инактивация путем микромутаций или делеций соответствующего локуса хромосомы Метилирование промоторных областей супрессорных генов приводит к фенотипу микросателлитной нестабильности, угнетению экспрессии гена рецептора ретиноевой кислоты (RAR-beta), регуляторов клеточного цикла, генов семейства RUNX

Слайд 19
Паранеопластические синдромы
Acantosis nigricans Полимиозит с дерматомиозитом Кольцевидная эритема, буллезный пемфигоид Деменция, мозжечковая атаксия Венозные тромбозы конечностей Множественные старческие кератомы (Симптом Лезера-Трела)

Слайд 20

Слайд 21

Слайд 22
Кольцевидная эритема
В основе кольцевидной эритемы – кожный васкулит либо вазомоторная реакция

Слайд 23
Буллезный пемфигоид
Доброкачественное хроническое заболевание кожи, первичный элемент которого - пузырь, формирующийся субэпидермально без признаков акантолиза и с отрицательным симптомом Никольского во всех модификациях. Наиболее обоснованна аутоаллергическая природа болезни: обнаружены аутоантитела к базальной мембране эпидермиса (чаще IgG, реже IgA и других классов).

Слайд 24
Мозжечковая атаксия-телангиэктазия
Наследственный цинк-зависимый иммунодефицит

Слайд 25
Венозные тромбозы конечностей
Различают тромбофлебит поверхностных (преимущественно варикозно-расширенных) вен и тромбофлебит глубоких вен нижних конечностей. К более редким формам тромбофлебита относят болезнь Педжета - Шреттера (тромбоз подмышечной и подключичной вен), болезнь Мондора (тромбофлебит подкожных вен передней грудной стенки), облитерирующий тромбангиит (мигрирующий тромбофлебит Бюргера), Бадда - Киари болезнь (тромбоз печеночных вен) и др.

Слайд 26
Эруптивный себорейный кератоз (Синдром Лезера-Трела)
Характеризуется внезапным появлением множественного себорейного кератоза в сочетании со злокачественными новообразованиями внутренних органов

Слайд 27

Слайд 28
Диагностика
Клиническая картина Данные лабораторных исследований Рентгенологическое исследование ЭГДС с биопсией УЗИ периферических и забрюшинных лимфатических узлов, печени, органов малого таза, передней брюшной стенки околопупочной области Лапароскопия Результаты морфологических исследований

Слайд 29
Классификация рака желудка
По локализации. Анатомические области: Кардиальный отдел; Дно желудка; Тело желудка; Антральный и Пилорический отдел. +тотальное поражение

Слайд 30
Клиника рака желудка
Часто бессимптомна Боль в животе (60%) Похудание (50%) Тошнота и рвота (40%) Анемия (40%) Пальпаторное выявление опухоли желудка (у 30%) Гематемезис и мелена (25%)

Слайд 31

Слайд 32
Синдром «малых признаков» А.И. Савицкого
Изменение самочувствия больного Общая слабость Стойкое снижение аппетита «Желудочный дискомфорт» Похудание Анемия Потеря интереса к окружающим Психическая депрессия

Слайд 33
Первичная диагностика рака желудка
Клиническое обследование ЭГДС с множественной биопсией Гистологическое / цитологическое исследование биоптатов

Слайд 34

Слайд 35

Слайд 36
Уточняющая диагностика А. Базовый комплекс
Полипозиционное рентгенологическое исследование в условиях двойного контрастирования (бариевой взвесью и воздухом) ЭГДС с биопсией из неизмененных участков слизистой желудка вне зоны предполагаемой резекции Трансабдоминальное ультразвуковое исследование органов брюшной полости, забрюшинного пространства, малого таза и шейно-надключичных зон. Рентгенография грудной клетки в 2 проекциях

Слайд 37
Уточняющая диагностика В. Дополнительные методы
Компьютерная или магнитно-резонансная томография Диагностическая лапароскопия Эндосонография Флуоресцентная диагностика Онкомаркеры (РЭА, СА-72-4, СА-125)

Слайд 38
Эндосонография позволяет
визуализировать 5 слоев неизмененной стенки желудка; определить протяженность поражения, инфильтрацию отдельных слоев; разграничить подслизистую опухоль желудка или пищевода и давление извне; оценить состояние перигастральных лимфоузлов; выявить инвазию в соседние органы, крупные сосуды; при раннем раке желудка позволяет с вероятностью до 80% установить глубину инвазии в пределах слизисто-подслизистого слоя.
Рис.1 Вид желудка в норме
Рис.2 Подслизистый рост рака

Слайд 39
Показания к диагностической лапароскопии:
Уточняющая диагностика
субтотальное / тотальное поражение выход на серозу по данным УЗИ/КТ наличие множественных увеличенных регионарных лимфатических узлов по данным УЗИ/КТ начальные проявления асцита визуализируемые при УЗИ/КТ изменения брюшины
Противопоказания:
осложненный рак желудка, требующий ургентного вмешательства (стеноз, кровотечение, перфорация) выраженный спаечный процесс в брюшной полости после ранее перенесенных операций

Слайд 40
Лапароскопическая флуоресцентная диагностика
L Диссеминация по брюшине выявляется у 63,3%. У 16,7% больных диссеминация определялась только в режиме флуоресценции. Чувствительность метода при раке желудка составляет 72,3%, специфичность – 64%, общая точность метода – 69%.
МНИОИ им. П.А. Герцена

Слайд 41
Показания к КТ/МРТ:
значительное несоответствие результатов различных методов обследования в оценке распространенности опухолевого процесса Невозможность оценки резектабельности по данным других методов исследования прорастание в поджелудочную железу вовлечение крупных сосудов метастазы в печени подозрение на внутригрудное метастазирование Планирование комбинированного лечения

Слайд 42
Исследование сторожевых Л/У

Слайд 43
Терминология
Версия JGCA Ранний рак – Т1 N любое Местно-распространенный рак – Т2-4 N любое Российская версия Ранний рак – Т1 N0 Местно-распространенный рак – Т1-4, N+ – Т4 N0

Слайд 44
Эндоскопическая классификация раннего рака желудка (T1, N любая, M0)
I тип – возвышенный (высота опухоли больше толщины слизистой оболочки) II тип – поверхностный IIa – приподнятый тип IIb – плоский тип IIc – углубленный III тип – изъязвленный (язвенный дефект слизистой оболочки)

Слайд 45

Слайд 46
Дифференциальная диагностика
Полипы и другие доброкачественные опухоли, в т.ч. и лейомиомы Язвы Лимфомы Другие саркомы, включая лейомиосаркомы, ГИСТ’ы Метастатические опухоли желудка (меланома, рак молочной железы, рак почки)

Слайд 47

Слайд 48

Слайд 50

Слайд 51

Слайд 52
N – Регионарные лимфатические узлы
М – Отдаленные метастазы
Отдаленные (М) Регионарные (N)

Слайд 53
Прорастание опухоли: в малый и большой сальник; в печень и диафрагму; в поджелудочную железу; в селезенку; в желчевыводящие пути; в поперечно-ободочную кишку; в переднюю брюшную стенку. Лимфогенное метастазирование: в регионарные лимфоузлы; в отдаленные лимфоузлы (метастаз Вирхова, метастаз в левой подмышечной области), Гематогенное метастазирование: в печень; в легкие; в кости; в мозг. Имплантационные метастазы: диссеминация, локальная или тотальная; в малом тазу (метастаз Крукенберга, Шницлера).
ПУТИ РАСПРОСТРАНЕНИЯ РАКА ЖЕЛУДКА

Слайд 54
pTNM Патологическая классификация
pN0 При гистологическом анализе материала регионарной лимфаденэктомии должно исследоваться не менее 15 лимфатических узлов
G Гистопатологическая дифференцировка
Gx Степень дифференцировки не может быть установлена G1 Высокая степень дифференцировки G2 Средняя степень дифференцировки G3 Низкая степень дифференцировки G4 Недифференциированная опухоль

Слайд 55

Слайд 56
Лечение рака желудка
Оперативные вмешательства Химиотерапия Лучевая терапия Комбинированное лечение

Слайд 57
Операция является единственным потенциально курабельным методом лечения для стадий I-IV M0; Оптимальный объем регионарной лимфаденэктомии до сих пор не установлен. В известных на сегодняшний день рандомизированных исследованиях не было показано преимущества D2 над D1 резекцией, что, по-видимому, обусловлено большей частотой осложнений после выполнения спленэктомии и резекции хвоста поджелудочной железы (ESMO) В настоящее время рекомендуется выполнение D2 резекции без удаления селезенки и резекции поджелудочной железы. Не менее 14 (оптимально - 25) ЛУ должно быть удалено (ESMO)

Слайд 58
Виды хирургических вмешательств
Радикальные операции: хирургические эндоскопические Паллиативные операции

Слайд 59
Эндоскопическая резекция (ЭР) слизистой при раннем раке желудка
Показания: рак желудка строения папиллярной или тубулярной аденокарциномы; I-IIа-b типы опухоли размерами до 2 см IIс тип без изъязвления размером до 1 см.
Частота лимфогенных метастазов – 0% Местные рецидивы – 5% 5-летняя выживаемость –95%

Слайд 60
Хирургическое лечение резектабельного рака желудка I-IV стадии Объемы операции
Гастрэктомия Субтотальная дистальная резекция желудка Субтотальная проксимальная резекция желудка Экстирпация оперированного желудка

Слайд 61
Выбор объема операции
Дистальная субтотальная резекция желудка показана при опухолях экзофитной или смешанной формы роста, расположенных ниже условной линии, соединяющей точку, расположенную на 5 см ниже кардии по малой кривизне, и промежуток между правой и левой желудочно-сальниковыми артериями по большой кривизне. Проксимальную субтотальную резекцию желудка выполняют при раке кардии и кардиоэзофагеального перехода. При раке верхней трети желудка возможно выполнение как проксимальной субтотальной резекции, так и гастрэктомии. Во всех остальных случаях показана гастрэктомия

Слайд 62

Слайд 63
При распространении на пищевод опухолей экзофитной и смешанной формы роста допустимым является отступление на 5 см от пальпируемого края опухоли в проксимальном направлении При опухолях эндофитной формы роста распространение раковых клеток в проксимальном направлении может достигать 10-12 см от видимого края опухоли. При вовлечении ретроперикардиального сегмента пищевода целесообразно выполнять субтотальную резекцию пищевода. Морфологический контроль краев резекции обязателен

Слайд 64
Выбор оперативного доступа
При раке желудка без вовлечения розетки кардии выполняют верхнесрединную лапаротомию до тела грудины и широкую диафрагмотомию по Савиных. При опухолях, поражающих розетку кардии или переходящих на пищевод до уровня диафрагмы операцию производят из тораколапаротомного доступа в VI-VII межреберье слева. При распространении опухоли выше диафрагмы необходимо выполнение раздельной лапаротомии и торакотомии в V-VI межреберье справа.

Слайд 67
Регионарные лимфатические узлы желудка N1
№1 правые паракардиальные №2 левые паракардиальные №3 вдоль малой кривизны №4 большой кривизны №5 надпривратниковые №6 подпривратниковые

Слайд 68
Регионарные лимфатические узлы желудка N2
№7 левой желудочной артерии №8 общей печеночной артерии №9 чревного ствола №10 ворот селезенки №11 селезеночной артерии

Слайд 69
Регионарные лимфатические узлы желудка N3
№12 печеночно-двенадцатиперстной связки №13 позади головки поджелудочной железы №14 верхних брыжеечных сосудов №15 - средних ободочных сосудов №16 - парааортальные ЛУ №17 передней поверхности головки поджелудочной железы №18 по нижнему краю поджелудочной железы №19 поддиафрагмальные ЛУ №20 пищеводного отверстия диафрагмы

Слайд 70
Регионарные лимфатические узлы желудка (парааортальные ЛУ)
№110 нижние параэзофагеальные №111 наддиафрагмальные №112 заднего средостения

Слайд 71
Объемы лимфаденэктомии
№1 правые паракардиальные №2 левые паракардиальные №3 вдоль малой кривизны №4 большой кривизны №5 надпривратниковые №6 подпривратниковые №7 вдоль левой желудочной артерии №8 вдоль общей печеночной артерии №9 вокруг чревного ствола №10 ворот селезенки №11 вдоль селезеночной артерии №12 печеночно-двенадцатиперстной связки №19 поддиафрагмальные №20 пищеводного отверстия диафрагмы №110 нижние параэзофагеальные №111 наддиафрагмальные №112 лимфатические узлы заднего средостения №13 позади головки поджелудочной железы №14 вдоль верхних брыжеечных сосудов №15 вдоль средних ободочных сосудов №16 парааортальные №17 на передней поверхности головки поджелудочной железы №18 по нижнему краю поджелудочной железы
при переходе на пищевод

Слайд 72
Спленэктомия при раке желудка
Увеличение количества гнойно-септических и инфекционных осложнений (поддиафрагмальные абсцессы, панкреатиты, плевриты, пневмонии) Иммунологические нарушения Отрицательное влияние спленэктомии на отдаленные результаты
Последствия:

Слайд 73
Абсолютные показания к спленэктомии
врастание опухоли в селезенку врастание опухоли в дистальные отделы поджелудочной железы врастание опухоли в селезеночную артерию метастазы в паренхиму селезенки опухолевая инфильтрация желудочно-селезеночной связки в области ворот селезенки невозможность контроля гемостаза при нарушении целостности капсулы селезенки (техническая спленэктомия)

Слайд 74
Спленэктомия не показана
локализация опухоли в нижней трети желудка локализация опухоли по передней стенке и малой кривизне желудка глубина инвазии T1 – T2

Слайд 75

Слайд 76
10-летние результаты D2 лимфодиссекции по сравнению с D1 (Hartgrink et al., 2004)
Параметры* D1 D2 Локорегионарный рецидив 21% 19% Локорегионарный рецидив 37% 26% + отдаленные метастазы Отдаленные метастазы 11% 15% *Все различия статистически не достоверны

Слайд 77
Результаты D2/D3 лимфодиссекции по сравнению с D1 (D’Angelica et al., 2004)
Параметры* D1 D2/D3 Локорегионарный рецидив 53% 56% Перитонеальные метастазы 30% 27% 3. Гематогенные метастазы 49% 53% *Все различия статистически не достоверны

Слайд 78
Результаты D2/D3 лимфодиссекции по сравнению с D1 (Roviello et al., 2003)
Параметры* D1 D2/D3 Локорегионарный рецидив 39% 27% Перитонеальные метастазы 16% 18% Кумулятивный риск развития 65% 70% рецидива *Все различия статистически не достоверны

Кафедра онкологии и лучевой терапии с курсом ПО Тема: Рак желудка Лекция 4 для ординаторов неонкологического профиля, обучающихся по специальности – Онкология обучающихся по специальности – Онкология Лектор: д.м.н., профессор Дыхно Юрий Александрович Красноярск, 2012
План лекции: План лекции: 1. Актуальность темы 2. Эпидемиология рака желудка 3. Факторы риска рака желудка 4. Предраковые заболевания желудка 5. Классификация и клиника рака желудка 6. Основные методы диагностики рака желудка 7. Методы лечения рака желудка 8. Отдалённые результаты лечения рака желудка 9. Медико-социальная экспертиза 10. Выводы






Факторы риска рака желудка Многолетнее инфицирование Многолетнее инфицирование H. pylori Злоупотребление алкоголем и поваренной солью Рефлюкс дуоденального содержимого в желудок (вторичные желчные кислоты) Рефлюкс дуоденального содержимого в желудок (вторичные желчные кислоты) Канцерогены, поступающие с водой и пищей (нитрозамины, полициклические Канцерогены, поступающие с водой и пищей (нитрозамины, полициклические углеводороды) углеводороды)

Факторы окружающей среды Состояние слизистой желудка Диетические факторы H.pylori (+) Курение (+) Алкоголь (+) Нарушение всасываемости витаминов (+) Поваренная соль (+) Нитраты (+) -каротины (-) Витамин С (-) Витамин Е (-) Se, Zn (-) Поваренная соль (+) Нитраты (+) Витамин С (-) Поваренная соль (+) -каротины (-) Нормальная слизистая Поверхностный гастрит Атрофический гастрит Метаплазия Дисплазия Рак Схема патогенеза РЖ T. Wadstorm, 1995






Классификация полипов желудка и частота их перехода в рак Группа Локализация Размеры полипа % малигнизации I Антральный отдел До 1 см 2,9 II Антральный отдел 1-2 см 9,1 III Антральный отдел Более 2 см 18 Тело желудка Независимо от размера 40,5 IVМножественные


Синдром малых признаков рака желудка (А.И. Савицкий, 1947) Снижение трудоспособности, быстрая утомляемость, слабость Снижение трудоспособности, быстрая утомляемость, слабость Психическая депрессия, утрата интереса к труду и окружающим, апатия, отчужденность Психическая депрессия, утрата интереса к труду и окружающим, апатия, отчужденность Немотивированное снижение аппетита, отвращение к пище Немотивированное снижение аппетита, отвращение к пище «Желудочный дискомфорт» - чувство переполнения, распирания, тяжести, болезненности «Желудочный дискомфорт» - чувство переполнения, распирания, тяжести, болезненности Беспричинное похудание, бледность Беспричинное похудание, бледность У больных с язвенной болезнью и гастритом -видоизменение и появление новых симптомов У больных с язвенной болезнью и гастритом -видоизменение и появление новых симптомов - ярко выражены 70% - недостаточно 18% - не было 12%









Клинические формы рака желудка 1. Гастралгическая (болевая) 2. Диспепсическая 3. Стенотическая 4. Анемическая 5. Сердечная 6. Булемическая 7. Энтероколитическая 8. Асцитическая 9. Печеночная 10. Легочная 11. Метастатическая 12. Фебрильная 13. Бессимптомная

Распространение рака желудка Контактный путь (опухолевые клетки распространяются при инфильтративных опухолях на 6-8 см, а при экзофитных – на 2-3 см от видимых границ опухоли) (опухолевые клетки распространяются при инфильтративных опухолях на 6-8 см, а при экзофитных – на 2-3 см от видимых границ опухоли)Имплантационный (метастазы Шницлера) Лимфогенный (метастазы в пупок, Вирхова, Крукенберга, и др.) Гематогенный (чаще поражается печень, реже – легкие, плевра, поджелудочная железа, почки)











Методы лечения рака желудка Хирургическое - Субтотальная резекция желудка - Радикальная гастрэктомия - Гастро-, энтеростомия Лучевое - Предоперационное (40-45Гр) - Интраоперационное (15 Гр) - Послеоперационное (45-60 Гр, радиоактивное золото) Химиотерапия - 5-фторурацил - Фторафур - Мимомицин С - Адриамицин - УФТ, S-1 - Полихимиотерапия: FAP, FAM, EAP, EFL и др. проксимальная дистальная


Причины поздней диагностики рака желудка Отсутствие онкологической настороженности врачей общей практики Отсутствие онкологической настороженности врачей общей практики Сохраняется практика постановки диагноза хронический гастрит без рентгенологического и эндоскопического обследования Сохраняется практика постановки диагноза хронический гастрит без рентгенологического и эндоскопического обследования Малая пропускная способность рентгенкабинетов Малая пропускная способность рентгенкабинетов Отсутствие разветвленной сети желудочных центров Отсутствие разветвленной сети желудочных центров

Трудовой прогноз при раке желудка Противопоказан тяжелый физический труд Противопоказан тяжелый физический труд Легкий труд в том числе административно- хозяйственный Легкий труд в том числе административно- хозяйственный Диетическое питание каждые 2 – 3 часа Диетическое питание каждые 2 – 3 часа Соблюдение санитарно-гигиенического режима, дополнительные перерывы Соблюдение санитарно-гигиенического режима, дополнительные перерывы Освобождение от командировок, разъездов по городу Освобождение от командировок, разъездов по городу

МСЭК при раке желудка I группа инвалидности: I группа инвалидности: - больные с IV стадией, - при рецидиве и отдаленных метастазах, - при выраженной агастральной астении. - больные с IV стадией, - при рецидиве и отдаленных метастазах, - при выраженной агастральной астении. II группа инвалидности: II группа инвалидности: - после экстирпации желудка и комбинированных операций (при переосвидетельствовании через год возможно назначить III группу пожизненно по анатомическому дефекту). - после экстирпации желудка и комбинированных операций (при переосвидетельствовании через год возможно назначить III группу пожизненно по анатомическому дефекту).

МСЭК после резекции желудка при I – II стадии Больничный лист в течение месяцев Больничный лист в течение месяцев III группа инвалидности - для выполнявших легкий физический труд III группа инвалидности - для выполнявших легкий физический труд II группа инвалидности - для выполнявших тяжелый физический труд II группа инвалидности - для выполнявших тяжелый физический труд

Литература: Основная 1) Давыдов, М. И. Онкология: учебник / М. И. Давыдов, Ш. Х. Ганцев, -М. ГЭОТАР-Медиа, Дополнительная 1) Онкология: национальное руководство / гл. ред. В. И. Чиссов [и др.] ; науч. ред. Г. А. Франк [и др.]. - М.: ГЭОТАР-Медиа,) Онкология / пер. с англ. А. А. Моисеев; ред. Д. Касчиато [и др.]. - М.: Практика,) Онкология: модульный практикум: учебное пособие / М. И. Давыдов, Л. З. Вельшер, Б. И. Поляков [и др.]. - М.: ГЭОТАР-Медиа,) Черенков, В. Г. Клиническая онкология: учебное пособие / В. Г. Черенков. - 3-е изд., испр. и доп. - М.: Медицинская книга, Электронные ресурсы: 1) ИБС КрасГМУ 2) БД MedArt 3) БД Медицина 4) БД Ebsco 5) Консультант врача. Онкология [Электронный ресурс]. - М. : ГЭОТАР- Медиа, (CD-ROM)Онкология Онкология: модульный практикум Клиническая онкология Консультант врача. Онкология



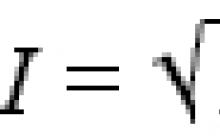








«плюсы» и«минусы» демократии
Геодезист. Кто такой геодезист? Описание профессии. Профессия геодезист Геодезист обучение
Магеллановы облака: кто они?
Перечный соус для стейка Сливочный перечный соус
Как составить грамотное портфолио дизайнеру